- резюме
- введение
- Материал и методы
- Каковы противоречия в отношении места введения вакцины АКДС у детей?
- Рекомендации относительно анатомической области прививок у детей
- Риск, связанный с вакцинацией детей в руке
- Проблемы с планированием многих прививок за одно посещение
- Предлагаемый график введения вакцин в первый год жизни
- Разделение вакцинации
- суммирование
- Ссылки:
Сокращения: SmPC - характеристика лекарственного средства, DTP - вакцина против дифтерии, столбняка и коклюша, DTPw - цельноклеточная вакцина против дифтерии, столбняка и коклюша, Hib - Haemphilus influenzae типа b, NOP - неблагоприятная реакция после вакцинации, PSO - программа иммунизации
резюме
Выбор оптимального анатомического региона для введения вакцин у детей в течение первого года жизни вызывает в Польше множество споров, которые дополнительно увеличились в первые месяцы 2017 года после обязательной вакцинации против пневмококка, что автоматически увеличило количество инъекций, предусмотренных для вакцинации младенцев. В этой статье рассматриваются текущие рекомендации и публикации по внутримышечной и подкожной вакцинации у детей грудного возраста, а также описываются побочные реакции, связанные с выбором неоптимального места введения вакцины на основе их собственного опыта. Была также предложена схема выбора места инъекции для одновременного введения многих вакцин у младенцев.
введение
В начале января 2017 года в действующей польской программе иммунизации (PSO) произошли значительные изменения - была введена долгожданная вакцинация против пневмококка для всех детей. Тем не менее, поскольку PSO по-прежнему основывается на неопубликованных вакцинах и так называемых старые комбинированные вакцины (цельноклеточные вакцины против дифтерии, столбняка и коклюша [DTPw]) и высоко конъюгированные вакцины («5 в 1» или «6 в 1») не подлежат возмещению (за исключением групп риска для 5-компонентной вакцины) добавление дополнительной обязательной вакцинации увеличило количество инъекций, обеспечиваемых при одном посещении прививки у младенцев. Согласно новой программе, первое обязательное посещение вакцины должно включать до четырех вакцин: АКДС, против Haemphilus influenzae типа b (Hib), гепатита B (гепатита B) и пневмококковой конъюгатной вакцины (PCV); на втором также 4 вакцины: DTPw, Hib, инактивированная вакцина против полиомиелита (IPV) и ПВХ; на третьи 3 препарата: DTPw, Hib и IPV. Увеличение количества инъекций, запланированных для введения во время одного визита, вызвало путаницу в отношении внедрения вакцинации на практике. Хотя рекомендации по этому вопросу ясны, практика показывает, что многие люди сомневаются в том, можно ли вводить вакцину детям во всех четырех конечностях или только в бедренных мышцах. Также известно, что на некоторых тренировках медсестры учатся делать прививки у детей в области udo + бедро + рука (+ рука) вместо более оптимального 2 × бедро + 1 (2) x бедро. Кроме того, в некоторых точках вакцинации, по различным причинам, прививки делятся на большее, чем посещения вакцинации, предусмотренные в PSO. Запросы для уточнения сомнений по этому вопросу также были направлены в редакцию "Медицина Практика - Щепения". Путаница кажется настолько большой, что становится необходимым установить четкие руководящие принципы, адаптированные к польским условиям. Эта статья пытается однозначно заказать этот вопрос.
Написание этой статьи авторами также привело к тревожным наблюдениям относительно возникновения побочных поствакцинальных реакций (НОП) у детей после введения вакцины в нерекомендованных анатомических областях тела. Это в основном относится к продолжающейся практике вакцинации против дифтерии, столбняка и коклюша (АКДС) с использованием цельноклеточной вакцины (АКДС) в дельтовидной мышце вместо более благоприятной вакцинации младенцев в бедренной мышце. Это явление наблюдалось еще до того, как PSO был продлен принудительной пневмококковой вакцинацией. Однако можно ожидать, что увеличение числа обязательных прививок в первый год жизни ребенка может еще больше распространить и закрепить эту привычку.
Материал и методы
Вопросы, касающиеся выбора оптимальной анатомической области для проведения прививок при не немецком языке, обсуждались на основе опыта авторов статьи, приобретенного в консультативно-консультативном совете по защитным прививкам, функционирующего в составе клиники инфекционных заболеваний при кафедре педиатрии и инфекционных заболеваний медицинского университета Вроцлава, во время бесед с врачами и медсестрами во время тренинги и научные конференции, а также телефонные разговоры с медицинским персоналом отдельных ПОЗ в Нижней Силезии. Обзор литературы и руководств был также проведен (PubMed, Google, база Web of Science) в 1980-2017 гг. (Ключевые слова: бедро , рука , вакцинация , дети , АКДС , побочные эффекты , локализация ).
Каковы противоречия в отношении места введения вакцины АКДС у детей?
Вакцинация АКДС является обязательной в Польше на протяжении многих десятилетий - в рамках базовой схемы дети на первом году жизни получают 3 дозы этого препарата. До конца 2016 г. они проводились с интервалами 6-8 недель, однако введение обязательных прививок против пневмококков по графику 2 + 1 требовало продления интервала между первым и вторым посещением как минимум до 8 недель, интервала между второй и третьей дозой ДТП осталась без изменений (6-8 недель). Опыт авторов статьи и редакции "Medycyna Praktyczna - Szczepienia" показывает, что методы введения АКДС различаются в отдельных амбулаториях и региональных центрах. Рекомендации по этому вопросу интерпретируются по-разному, что влияет на безопасность прививок и частоту НОП.
В Сводке характеристик продукта (SmPC) DTPw гласил: «Дозу 0,5 мл следует вводить глубоко подкожно (для минимизации местных реакций, связанных с адъювантным внутримышечным введением вакцины) в дельтовидную мышцу или переднюю часть бедра». существует ли связь между возрастом ребенка и предпочтительной анатомической областью тела, в которой должна быть сделана вакцинация, и глубиной инъекции (подкожная / внутримышечная). Основываясь исключительно на SmPC, создается впечатление, что выбор между дельтовидной и бедренной мышцами является необязательным и не зависит от возраста ребенка, а также от глубины введения вакцины.
Рекомендации относительно анатомической области прививок у детей
В руководящих принципах Консультативного комитета по практике иммунизации (ACIP) по общим принципам профилактических прививок мы находим рекомендуемые методы лечения с учетом взаимосвязи между возрастом, методом инъекции и областью, рекомендуемой для инъекции.2 Ниже приводятся ссылки на связь между возрастом, методом инъекции и рекомендацией для инъекции. площадь тела.
- Рекомендуется, чтобы дети <3. Внутримышечную вакцинацию следует проводить на передней поверхности бедра . (...) Длина иглы и анатомические области, рекомендуемые для введения вакцин внутримышечно:
- новорожденный: 16 мм, передняя часть бедра
- младенец: 25 мм, передняя часть бедра
- детский возраст (1-2 года): 25-32 мм, передняя сторона бедра; 16-25 мм, дельтовидная мышца
- дети и подростки (3-18 лет): 16-25 мм, дельтовидная мышца (рекомендуемое место); 25-32 мм лобная область бедра. - Рекомендуется, чтобы младенцы (<12 месяцев) получали подкожные вакцины при передней обструкции бедра. (...) Подкожная инъекция (...) у детей в возрасте до 12 месяцев обычно выполняется в бедрах, а у пациентов ≥12 месяцев - в верхней наружной поверхности над трицепсом руки. При необходимости, подкожные инъекции у детей могут также выполняться в верхней наружной области над трицепсом руки .
- Если по крайней мере 3 прививки сделаны младенцам и маленьким детям во время одного посещения, выберите бедренную область (из-за большой мышечной массы). Места инъекций должны быть разнесены (не менее чем на 25 мм), чтобы можно было различить источники симптомов и симптомов, которые местная NOP считает возможными.
Приведенные выше записи показывают, что:
- у детей в возрасте до одного года DTPw можно вводить внутримышечно (что в соответствии с SPC рекомендуется из-за более низкого риска локальных осложнений) только в бедренной области (независимо от длины использованной иглы)
- если мы решим вводить вакцину АКДС глубоко подкожно , то у младенцев мы должны также выбрать бедренную область . Согласно рекомендациям, в исключительных случаях вакцинация может проводиться подкожно в области мышцы трицепса, но положение в SPC относительно возможности вакцинации АКДС в дельтовидной мышце (которая сильно отличается от трицепса) исключает возможность вакцинации младенца на руке.
Риск, связанный с вакцинацией детей в руке
Выводы из анализа руководящих принципов ясно указывают на то, что вакцина DTPw должна вводиться в бедренной области. Однако на практике во многих центрах эта вакцинация по-прежнему проводится на плече. К сожалению, такая процедура увеличивает риск локальных NOP.
Рисунок 1 иллюстрирует рубцовые изменения, которые произошли после введения АКДС в область дельтовидной мышцы. У младенцев дельтовидная мышца не является безопасной областью для введения вакцины, потому что она недостаточно развита (ее объем слишком мал), чтобы эффективно «впитывать» вакцину. Кроме того, существует риск повреждения лучевого нерва, который проходит близко к поверхности руки.3,4 Независимо от риска НОП, связанного с вакцинацией в этой области, правильная абсорбция вакцины важна для эффективности вакцинации - в 1988 году был описан эпизод бешенства после укуса. дикое животное, несмотря на использование вакцинации после воздействия (и иммуноглобулина). 5 Неэффективность вакцинации была связана с его введением в ягодичную область, в которой распределение вакцины является неоптимальным и непредсказуемым (высокий риск вакцинации в жировую, а не мышечную ткань). В настоящее время вакцинация для ягодичной области не рекомендуется.
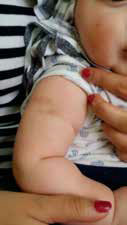
Рис. 1. Два рубца после осложнений, связанных с введением 2 доз АКДС в область правой дельтовидной мышцы на 7 и 14 неделе жизни. Хотя после первой вакцинации АКДС у ребенка наблюдалась сильная местная реакция (отек, покраснение, затем идиопатический абсцесс, требующий хирургического вмешательства), следующая доза этой вакцины была также введена в область дельтовидной мышцы, что вызвало те же клинические последствия. Ребенок был направлен на консультацию в поликлинику только после второго инцидента с НОП (Фото: Агнешка Матковска-Кочан).
Симптомы, показанные на рис. 1, также дают основания для размышлений о проведении защитных прививок: несмотря на возникновение NOP после введения АКДС в руку (см. Описание на рис. 1), дальнейшее лечение не было изменено, и следующая доза вакцины была дана в той же области, вызывая аналогичные осложнения. , Тип препарата не был изменен (появление NOP после АКДС является основанием для превращения в препарат целых клеток). Это принцип индивидуализации рекомендаций по иммунизации, который следует использовать в случае плохой переносимости прививок у детей. В свою очередь, на фигуре 2 показано кело, которое было осложнено после введения АКДС слишком низко по отношению к дельтовидной мышце или мышце трицепса руки младенца.
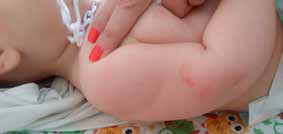
Рис. 2. Рубец после местных осложнений после введения АКДС в локтевую область. Трудно оправдать инъекцию в таком месте - она находится далеко от дельтовидной мышцы и трицепса мышцы руки. Тем не менее, люди, которые делают прививки самым маленьким детям, подчеркивают, что рука младенца настолько мала, что, когда их ловят непосредственно перед введением вакцины, трудно точно определить, проводится ли вакцинация в мышце или рядом с ней. Такая ситуация, вероятно, имела место в этом случае (Фото: Агнешка Матковска-Кочан).
Обзор литературы не оставляет сомнений относительно выбора между плечом и бедром при выполнении прививок у младенцев и детей младшего возраста (за исключением БЦЖ, который является единственным в 1-м году, вводимом на руку). Уже в 1990-х годах было замечено, что вакцины, содержащие компонент АКДС, лучше переносились после введения в бедренную мышцу.6 Джексон и его коллеги провели ретроспективный анализ риска NOP после бустерной дозы АКДС (бесклеточной вакцины АКДС) у детей в возрасте 1 года. -6 лет.7 В исследовании приняли участие более 1,4 миллиона детей, заявив, что риск осложнений, связанных с введением АКДС в руку, у детей в возрасте 2 и 3 лет почти в два раза (в 1,88 раза) выше (95%). CI: 1,34-2,65), чем в случае вакцинации бедра. Значительно более высокий (в 1,78 раза, [95% ДИ: 1,43-2,21]) риск НОП после вакцинации в руке по сравнению с вакцинацией бедра был также обнаружен у детей старшего возраста (4-6 лет) .8 Следует отметить, что оба исследования касались детей намного старше, чем младенцы, обсуждаемые в этой статье, что доказывает, что даже у детей старшего возраста вакцинация в бедренной мышце безопаснее, чем вакцинация в дельтовидной мышце. Стоит также упомянуть обзор литературы Ajana и др., Касающийся выбора между внутримышечным и подкожным введением препаратов, которые в соответствии с их SmPC могут даваться обоими способами. Было четко продемонстрировано, что внутримышечное введение вакцины является более безопасным и характеризуется большей иммуногенностью по сравнению с подкожным введением (хотя в некоторых клинических ситуациях [например, нарушения свертываемости крови], однако, следует выбирать подкожный путь введения) .9 Celeblioglu et al. Также отмечено что младенцы плачут короче после введения вакцины в боковую мышцу бедра, чем в мышцу плеча.
Проблемы с планированием многих прививок за одно посещение
Из опыта, приобретенного в консультативной клинике, а также из интервью с врачами и медсестрами в ходе учебных и научных конференций, выясняется, что некоторые медсестры боятся делать 2 прививки в одном бедре за одно посещение. Если во время одного визита запланировано не менее 3 прививок, инъекции обычно проводят в обе нижние конечности и одну руку или обе руки (бедро + бедро + плечо [+ рука]). Одной из причин описанных проблем является отсутствие бесплатного использования комбинированных вакцин 5-в-1 и 6-в-1 для реализации PSO, что решило бы эту проблему. Как уже упоминалось, согласно действующему PSO, два первых посещения вакциной должны проводиться одновременно с 4 различными препаратами. Поэтому неудивительно, что способ введения этих инъекций может вызвать сомнения и дезориентацию медперсонала. Хотя рекомендуется делать 2 прививки на бедро на расстоянии не менее 2,5 см (абсолютный минимум 2 см для минимизации риска локального перекрывания NOP), 2 многие медсестры и врачи не доверяют этим рекомендациям. Некоторые ссылаются на записи SmPC об отдельных вакцинах: «Различные вакцины должны вводиться в разные части тела», понимая, что разные части тела означают разные конечности. Однако практика показывает, что инъекцию следует делать на расстоянии около 2,5 см, что также было отражено в руководствах.
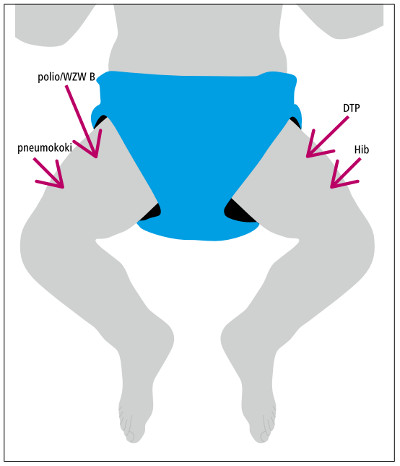
Рис. 3. Предлагаемый график вакцинации детей
Предлагаемый график введения вакцин в первый год жизни
Чтобы снизить риск ошибок, связанных с одновременным выполнением нескольких прививок, представляется разумным соблюдать единые правила вакцинации у всех детей. Определение жестких правил выбора анатомической области тела также облегчает интерпретацию возможных поствакцинальных осложнений. Если медсестра всегда дает, например, вакцину против Hib в нижнюю левую ногу мышцы бедра, то - если в этой области происходит местный NOP - у нее не будет сомнений относительно того, для какой вакцины она использовалась, даже если в документации не указано точное место введения. На рисунке 3 и в таблицах 1-3. предложен алгоритм одновременного введения нескольких вакцин, который может быть полезен для запоминания предложенного принципа. Разумеется, представленные решения можно свободно модифицировать (вводить вакцины в бедренную мышцу в другом порядке). Нет никаких указаний, которые, например, касались бы превосходства пневмококковой вакцинации в правом бедре над вакцинацией в левом бедре или, например, вакцинации против Hib и АКДС в том же бедре. Однако представляется целесообразным установить единый метод планирования вакцинации для всех центров вакцинации, который улучшил бы эффективность вакцинации (уменьшение ошибок) и сотрудничество между центрами (например, оценка реакций после вакцинации в отделении, отличном от того, в котором проводилась вакцинация).
Таблица 1. Предлагаемый алгоритм планирования прививок, вводимых в бедренные мышцы.Правое бедро.Левое бедро
первое посещение вакцины. WZW B (вверх)
пневмококки (внизу), ДТП (вверху)
Hib (внизу), второй визит прививки от полиомиелита
пневмококк (внизу), третье посещение вакцины против полиомиелита (вверх) Резюме, чтобы помочь вам вспомнить принцип планирования вакцинации:
1) DTP и Hib всегда появляются в левом бедре
2) пневмококки и полиомиелит всегда в правом бедре (принцип «р»)
3) верхнее правое бедро зарезервировано для «вариабельных» вакцин - гепатита В или полиомиелита
4) пневмококки даются в конце, в нижней части правого бедра - при третьем посещении вакцинации мы их не назначаем (если мы не используем схему «3 + 1», рекомендованную для групп риска)
5) все вакцины, перечисленные в таблице, для детей следует вводить внутримышечно.
Следует помнить, что 2 вакцины можно вводить в одно бедро на расстоянии не менее 2,5 см 2.
Мы предлагаем начать вакцинацию с постоянными компонентами - провести АКДС и Hib в левом бедре, а затем выполнить переменные инъекции - в правом бедре.
Чтобы избежать вакцинации в случайном месте, вы можете нарисовать запланированные участки вакцины (например, кружки) перед началом инъекции на тело ребенка. АКДС - вакцина против дифтерии, столбняка и коклюша, гепатит В - вакцина против гепатита В
Таблица 2. Предлагаемый алгоритм доставки вакцины с использованием 5-компонентной вакцины (DTPa-IPV-Hib) Правое бедро Левое бедро первое посещение гепатита B (вверху)
пневмококки (внизу) DTPa-IPV-Hib второй визит пневмококки DTPa-IPV-Hib третий визит - DTPa-IPV-Hib WZW B - вакцина против гепатита B
Таблица. 3. Предлагаемый алгоритм введения вакцины с использованием вакцины DTPa-IPV (тетраксим). Правое бедро. Первое бедро. Первое посещение гепатита В (вверху).
пневмококки (внизу) ДТПа-ИПВ (вверху)
Hib (внизу) второй визит -
ДТПа-ИПВ пневмококки (верх)
Hib (вниз), третье посещение Hib DTPa-IPV Hib - Haemphilus influenzae типа b, WZW B - вакцина против гепатита B
Разделение вакцинации
После нескольких месяцев использования PSO в 2017 году стало ясно, что некоторые врачи предлагают родителям разделить вакцины, назначенные для однократного посещения (например, одно посещение АКДС и Hib, а также через неделю после гепатита В и пневмококка). Такое решение очень неблагоприятно для правильной иммунизации ребенка - увеличение количества посещений для вакцинации снижает шансы на внедрение PSO в запланированные сроки и увеличивает риск неудачи иммунизации. Этот вопрос подробно обсуждается в статье «Частичные противники прививок - вызов для врача, проводящего прививки младенцев и детей младшего возраста», опубликованной в журнале «Medycyna Praktyczna - Szczepienia» 4/2016.
суммирование
В эпоху повсеместного снижения уверенности в профилактической вакцинации вопрос безопасности иммунизации приобретает особое значение. Невыполнение рекомендаций, основанных на научных данных, увеличивает риск НОП. Соблюдение предлагаемой схемы введения вакцины для детей в возрасте до одного года может улучшить иммунизацию детей и уменьшить количество ошибок, допущенных медицинским персоналом, риск которых возрастает по мере увеличения количества доз вакцин, предусмотренных для одновременного введения.
Ссылки:
1. Характеристика лекарственного средства АКДС - вакцины, адсорбированной против столбняка,
2. Крогер А.Т., Сумая С.В., Пикеринг Л.К., Аткинсон В.Л., Центры по контролю и профилактике заболеваний: общие рекомендации по иммунизации. Рекомендации Консультативного комитета по практике иммунизации (ACIP). Рекомендация MMWR, 2011; 60: 1-60 ( www.mp.pl/artykuly/ )
3. Кокоман А., Баррон С.: Администрирование внутримышечно. J. Child. Молодой человек Уход за больными, 2007; 1: 1
4. Чой Х.Р., Кондо С., Мисима С. и др.: Повреждение подмышечного нерва, вызванное интрадельтоидной мышечной инъекцией: история болезни. J. Shoulder Elbow Surg., 2001; 10 (5): 493-495 ( http://dx.doi.org/10.1067/mse.2001 )
5. Фишбейн Д.Б., Сойер Л.А., Рейд-Санден Ф.Л., Вейр Э.Х. Введение вакцины против бешенства на диплоидных клетках человека в ягодичной области. Н. Энгл. J. Med., 1988; 318: 124-125
6. Scheifele D., Bjornson G., Barreto L. и др.: Контролируемое исследование конъюгата дифтерийного токсоида Haemophilus influenzae типа B в сочетании с дифтерией. Вакцина, 1992; 10: 455-460
7. Джексон Л.А., Петерсон Д., Нельсон Дж.К .: Место вакцинации и риск у местных детей в возрасте до 6 лет. Педиатрия, 2013; 131 (2): 283-289 ( www.mp.pl/szczepienia/przeglad/procedurytechnika/ )
8. Джексон Л.А., Ю.О., Нельсон Дж. К. и др.: Бесклеточная коклюшная вакцина. Педиатрия, 2011; 127 (3)
9. Аджана Ф., Сана С., Каулин Е.: Существуют ли различия в иммуногенности и безопасности вакцин в зависимости от метода инъекции? Med. Мал. Infect., 2008; 38 (12): 648-657
Существуют ли различия в иммуногенности и безопасности вакцин в зависимости от метода инъекции?

