- Описание случая
- Какие вспомогательные тесты должны быть выполнены, чтобы определить окончательный диагноз?
- Какое лечение использовалось?
- комментарий
Сокращения: CUS - ультразвуковое испытание на сжатие; HDCz - низкомолекулярный гепарин; HNF - нефракционированный гепарин; КТ - компьютерная томография; ЗП - тромбоэмболия легочной артерии; ВТЭ - венозная тромбоэмболия
Описание случая
Двадцать девятилетняя женщина на 14-й неделе второй беременности, которая до сих пор была здоровой, была госпитализирована из-за полной потери сознания в день поступления. В течение 3 дней, предшествующих госпитализации, пациент страдал одышкой и болью в груди.
На момент приема женщина находилась в сознании и находилась в логическом контакте.
При физикальном обследовании были определены следующие параметры:
1) масса тела 70 кг, рост 164 см, индекс массы тела 26 кг / м2;
2) тахикардия 120 / мин;
3) над легочными полями нормальный дыхательный шум нормальный, без дополнительных шумов;
4) артериальное давление 140/90 мм рт.
5) насыщение артериального гемоглобина кислородом (SaO2) на 97%.
Во вспомогательных исследованиях было обнаружено:
1) в электрокардиографии: синусовая тахикардия 120 / мин, непрямая ось сердца, отрицательная зубец Т в отведениях III, aVF, V1-V4;
2) в лабораторных исследованиях: легкая микроцитарная анемия, гипонатриемия, повышенный D-димер, натрийуретический пептид B-типа и C-реактивный белок (таблица 1);
3) при эхокардиографии (рис. 1): симптомы, свидетельствующие о тромбоэмболии легочной артерии (ЗП) - предельный размер правого желудочка (2,8 см), парастернальная короткая ось в короткой оси, уплощенная и асинергическая внутрижелудочковая перегородка, правильная сократимость апикального участка свободной правой стенки камера с гипокинезом, сопровождающим другие ее сегменты (так называемый симптом Макконеллы), время ускорения легочного притока сокращено до 85 мс с видимым диастолическим изгибанием; легкая трикуспидальная регургитация; расчетное среднее давление в легочной артерии нормальное (17 мм рт. ст.).
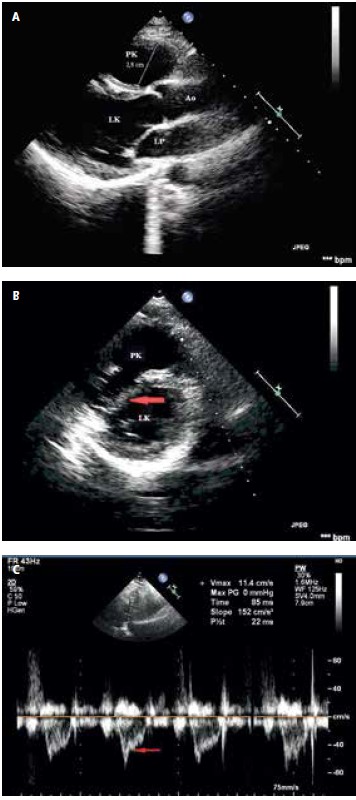
Рис. 1. Трансторакальная эхокардиография. A. Парастеральная проекция длинной оси - предельный размер правого желудочка (2,8 см). Ао - восходящая аорта, ЛА - левый вестибюль, ЛК - левый желудочек, ПК - правый желудочек. B. Проекция короткой оси паразита - уплощенная желудочковая перегородка (отмечена стрелкой). C. Исследование легочного притока, выполненное по доплеровской методике с использованием сокращенного времени ускорения (AcT) до 85 мм рт. Ст. С дорсальным диастолическим нагрубанием (отмечено стрелкой).
Таблица 1. Результаты лабораторных исследований, проведенных при поступлении в стационар. Определение. Результат Нормаа гемоглобин (г / дл) 11,4 12-16 гематокрит (%) 33,3 37-47 эритроцитов (T / L) 4,33 4,0- 5,5 средний объем эритроцитов [MCV] (fl) 76,8 81-99 средняя концентрация гемоглобина в эритроцитах [MCHC] (г / дл) 34,2 31-37 лейкоцитов (г / л) 6,71 4, 0-10,0 тромбоцитов (г / л) 299 130-350 С-реактивного белка (мг / л) 16 0,0-10,0 натрия (ммоль / л) 129 136-145 калия (ммоль / л) 4 Креатинин 3,5-5,1 (мг / дл) 0,57 0,6-0,9 клиренс креатинина по формуле MDRD (мл / мин) 125 80-120 тропонин I (нг / мл) 0,011 0,0 -0,3 натрийуретический пептид типа B (пг / мл) 905,0 0,0-100,0 димер D (нг / дл) 2672,2 0,0-25-25 А. Контрольные значения в лаборатории, где было проведено определение, или желаемые значения у данного пациента.
Подозрение на ПЭ было основано на клинической картине.
Такой первоначальный диагноз был поставлен:
1) субъективные симптомы - потеря сознания, физическая одышка, боль в груди;
2) значительный фактор риска - беременность;
3) результаты лабораторных исследований - более чем в 10 раз увеличилась концентрация димера D в плазме;
4) в эхокардиографии - симптомы, косвенно указывающие на ЗП.
Клиническая вероятность пациента была оценена как промежуточная (1,5 балла по шкале Уэллса и 5 баллов по модифицированной женевской шкале, вкладки 2 и 3).
Таблица 2. Оценка вероятности клинической тромбоэмболии легочной артерии по шкале Уэллса Переменная Количество точек, предрасполагающих факторы к прошлой или предыдущей CCS 1.5 Недавняя операция или неподвижность 1.5 Злокачественная опухоль 1 Признаки кровохарканья 1 Клинические признаки ЧСС> 100 / мин 1, 5 симптомов ТГВ 3 клиническая оценка другой диагноз менее вероятен, чем SI 3 Клиническая вероятность интерпретации (3 уровня) - сумма маленьких точек: 0-1, промежуточных: 2-6, больших: ≥ 7
клиническая вероятность (2 уровня) - сумма баллов
ZP маловероятно: 0-4, возможно:> 4
ЗП - тромбоэмболия легочной артерии; ТГВ - тромбоз глубоких вен Таблица 3. Оценка клинической вероятности тромбоэмболии легочной артерии по измененной женевской шкале Переменная Количество факторов, влияющих на предрасположенность к возрасту> 65 лет 1 завершена операция ТГВ или CSP 3 или перелом за последний месяц 2 злокачественная опухоль (не леченная) 2 односторонних симптома боль в нижней конечности 3 кровохарканье 2 признаки и симптомы частота сердечных сокращений 75-94 / мин 3 ≥95 / мин 5 боль во время давления глубоких вен нижней конечности и односторонний отек 4 Интерпретация клинической вероятности (3 уровня) - сумма баллов мала: 0-3, промежуточная : 4-10, большой: ≥11
ЗП - тромбоэмболия легочной артерии; ТГВ - тромбоз глубоких вен
Какие вспомогательные тесты должны быть выполнены, чтобы определить окончательный диагноз?
В соответствии с рекомендациями Европейского общества кардиологов (ESC) по ведению сердечно-сосудистых заболеваний у беременных женщин, если у этой группы пациентов подозревается наличие ЗП, следует определить концентрацию димера D в крови и провести ультразвуковое исследование компрессии (CUS). обе нижние конечности. 1 В случае отрицательного результата CUS и правильной концентрации D-димера, диагноз ZP маловероятен, и, следовательно, лечение антикоагулянтами не оправдано. У беременных женщин, которые имеют положительный результат в обоих из этих тестов, должна быть диагностирована венозная тромбоэмболия (VTE) и начато лечение.
У описанного пациента была проведена CUS, результат которой был отрицательным. В случае такого созвездия результатов - димер D (+), CUS (-) - необходимы дальнейшие диагностические тесты, такие как легочная ангиография (КТ-ангиография) или легочная сцинтиграфия. Выполненная ангио-КТ показала, что поясничный ствол увеличен до 30 мм и потеря контраста в правой легочной артерии и ее ветвях соответствует тромбам, сгущающим просвет (рис. 2).
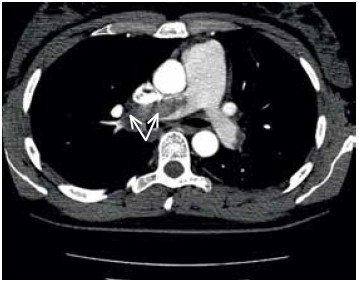
Рис. 2. Компьютерная томография с контрастным веществом - эмболическим материалом в правой легочной артерии и ее ветвях (стрелки).
На основании проведенных диагностических тестов VTE был распознан в форме ZP.
Какое лечение использовалось?
Согласно польским руководствам по профилактике и лечению ВТЭ при лечении ВТЭ у беременных и в послеродовом периоде, препаратом выбора является низкомолекулярный гепарин (HDCz) при подкожных инъекциях. 2 Терапевтическая доза основана на массе тела (дальтепарин: 200 ед / кг каждые 24 часа или 100 ед / кг массы тела каждые 12 часов, эноксипарин: 1 мг / кг массы тела каждые 12 часов, надропарин: 85 Дж. / кг массы тела [0,1 мл / 10 кг массы тела] каждые 12 ч), а затем изменяет его в зависимости от активности анти-Ха (если определение возможно). Желаемая анти-Ха активность, измеренная через 4 часа после введения HDCz, должна составлять 0,6-1,0 МЕ / мл для инъекций HDC каждые 12 часов и 1,0-1,3 МЕ / мл для введения каждые 24 часа Пациент принимал эноксапарин в дозе 70 мг подкожно каждые 12 часов.
На 10-й день госпитализации больной в хорошем общем состоянии выписан домой со следующими рекомендациями:
1) продолжение лечения HDCz во время беременности;
2) родоразрешение влагалищным путем, если акушерских противопоказаний нет;
3) прекращение введения HDC за 24 часа до индукции родов или возможного кесарева сечения и люмбальной пункции для анестезии;
4) возобновление антикоагулянтной терапии, предпочтительно перорального антикоагулянта (аценокумарол или варфарин) на 2-й день после отела HDCz, которое можно прекратить не раньше, чем через 5 дней, через 2 последовательных дня терапевтического МНО (2,0- 3.0);
5) продолжение лечения пероральным антикоагулянтом не менее 6 недель после родов.
Женщина родила здорового ребенка на 38 неделе беременности. Роды начались спонтанно через несколько часов после приема утренней дозы HDCz, которая была причиной значительного перинатального кровотечения, требующего переливания продуктов крови.
комментарий
Венозная тромбоэмболия возникает у 0,05–0,2% беременных, а сам ЗП является наиболее частой непосредственной причиной материнской смерти в развитых странах - его смертность составляет 3,5%. Риск VTE является самым высоким после родов, особенно после кесарева сечения, и возвращается к уровню до беременности через 6 недель после родов. 1
Нелегко подозревать, что беременная женщина подозрительна и всегда требует правильного диагноза. Симптомы, описанные как наиболее распространенные в общей популяции пациентов с диагностированным PS, такие как снижение толерантности к физической нагрузке, одышка, тахипноэ и тахикардия, не являются специфическими и могут возникать во время неосложненной беременности. Следует также помнить, что обычно используемые шкалы для оценки клинической вероятности ZP (шкала Уэллса и модифицированная шкала Женевена) были разработаны на основе данных из общей популяции, и их полезность в группе беременных остается неизвестной и может быть сомнительной. Известны факторы риска ПОО для женщин во время беременности и в послеродовом периоде, наличие которых обязывает их принимать соответствующие профилактические меры (таблица 4). У описанного пациента ни один из этих факторов не был обнаружен. Было невозможно исключить тромбофилию на этом этапе, потому что у пациента не было ранее диагностики в этом направлении.
Какое лечение использовалось?Какое лечение использовалось?

