Боль креста
Описание случая
38-летний мужчина, сотрудник службы охраны банка, сообщил семейному врачу об острой боли в поясничном отделе позвоночника, иррадиирующей в левую ягодицу и левую нижнюю конечность до пятого пальца, чувствуя жжение и курение возле икры (заднелатеральная часть) ). Боль возникла внезапно 2 дня назад, после того, как она наклонилась и подняла штангу весом 50 фунтов в тренажерном зале. Пациент сообщает, что первоначально симптомы были ограничены поясницей и ягодицами, а на второй день, когда он встал утром и наклонился над тапочками, его пронзила острая боль, иррадиирующая в левую нижнюю конечность. Он не курит, не лечится хронически и не принимает никаких лекарств, кроме инъекций анаболических стероидов (для увеличения мышечной массы) в области ягодиц и поясницы (последние 3 дня назад).
Во время физического осмотра врач заявил:
- рост 185 см, масса тела 100 кг (ИМТ 29,2 кг / м2)
- температура тела 36,6 ° С, артериальное давление 130/85 мм рт.
- боль в поясничной области позвоночника
- увеличение мышечного напряжения в поясничной области
- увеличивая тепло в поясничной области
- ограничение подвижности поясничного отдела позвоночника
- сильная боль при движении туловища вперед
- в положении стоя наклоните багажник вправо
Вопрос 1
Какое обследование должен проводить врач POZ у этого пациента?
A. оценка симптомов Lase'gue
B. кожный складочный тест Киблера
C. испытание на сжатие грудины
D. тест Сото-Холла
E. оценка симптома Адамса
Правильный ответ: A
комментарий
Тест Lase'gue состоит в том, чтобы медленно поднимать правую ногу пациента до колена, пока не возникнет боль (рис. 1А). Модификация теста состоит в том, чтобы согнуть нижнюю конечность в тазобедренном и коленном суставах до 90 ° и медленно выпрямить коленный сустав, подняв ногу (Рисунок 1B). Тест может быть дополнительно усилен путем выполнения дорсифлексии стопы (рис. 1C). Острая боль в кресте и конечностях указывает на раздражение спинного мозга (выпадение пульпозного ядра, опухоль). Фактически, положительный симптом Lase'gue возникает только тогда, когда описанная боль почти мгновенно перемещается в нижнюю конечность, а область сенсомоторных нарушений в ней соответствует задействованному спинному нерву. Пациент часто пытается уменьшить боль, поднимая таз на исследуемой стороне. Угол, под которым конечность может быть поднята, должен быть измерен, а ее размер указывает на степень раздражения нервных корешков. Тест имеет большее диагностическое значение, если боль появляется уже под углом 15-30 ° между приподнятой конечностью и горизонтальной плоскостью. Значительное раздражение седалищного нерва также проявляется выраженностью ишиаса после поднятия головы (симптом Кернига) и / или пассивного дорсального сгибания большого пальца ноги (симптом Турина). Если при подъеме конечности в крестцовый и поясничный отдел позвоночника боль медленно нарастает или распространяется на заднюю поверхность бедра, это обычно вызывается дегенеративными изменениями суставов позвоночника, воспалением тазовых связок или значительным увеличением напряжения в мышцах задней группы («мягкий стоп»); также появляется на другой стороне). Необходимо дифференцировать псевдорагическую боль (предполагаемый симптом Lase`gue) от фактического ишиаса (симптом Lase'gue).
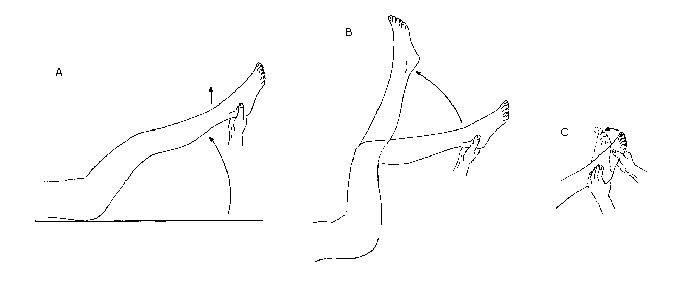
Рис. 1. Тест Lase'gue
Тест кожных складок Киблера - неспецифическое обследование спины. Тест проводится следующим образом: пациент лежит на животе с расслабленными верхними конечностями вдоль тела; вдоль туловища и на конечностях, поперечных к дерматому, экзаменатор поднимает складку кожи между большим и указательным пальцами и «скручивает ее в рулон». Тест позволяет оценить локальные вариации в возможности повышения и консистенции кожной складки (пастообразной / опухшей) и ограничения движения кожи. Пальпаторное обследование также позволяет ощутить региональное поверхностное и глубокое мышечное напряжение, а также вегетативные расстройства (чрезмерное тепло или потливость). В области кожи, характеризующейся чрезмерной чувствительностью к боли, ее складки тверже, ее трудно поднять и противостоит движению. У пациентов с болью в месте гипералгезии повышенный мышечный тонус и вегетативные изменения указывают на аномалии, возникающие в области межпозвонковых суставов или ребер.
Тест на сжатие грудины указывает на переломы ребер. Пока пациент лежит на спине, исследователь обеими руками оказывает давление на мост. Локализованная боль в груди может быть вызвана переломом ребра. Боль возле позвоночника указывает на снижение подвижности в ребро-позвоночном суставе.
Тест Сото-Холла, неспецифический тест функции шеи, выполняется следующим образом: пациент ложится на спину и сначала активно поднимает голову, стараясь максимально приблизить подбородок к груди; затем исследователь выполняет пассивное сгибание головы вперед, одновременно прикладывая легкое давление к грудине другой рукой. Боль в шее, вызванная давлением при пассивном наклоне головы, свидетельствует о заболеваниях кости или связок шейного отдела позвоночника. Тянущие боли, возникающие при активном подъеме головы, в основном вызваны укорочением мышц шеи.
Знак Адамса - этот тест используется для оценки структурного или функционального сколиоза. Пациент стоит или сидит, в то время как испытуемый стоит за ним и просит вас наклониться вперед. Тест должен проводиться у пациентов с известным сколиозом неизвестного происхождения или когда при периодическом осмотре обнаруживается семейный анамнез сколиоза. Если боковая кривизна исчезает или исправляется при наклоне вперед, возникает функциональный сколиоз; Отсутствие его коррекции при наличии фиксированного ребра и поясничного отдела позвоночника свидетельствует о структурных изменениях.
Описание случая cd.
Физическое обследование продолжение:
- положительный Lase`gue симптом с левой стороны при 30 °
- при лазании по пальцам заметно ослабление мышечной силы задней части мышц голени
- рефлекс ахиллова сухожилия на левой стороне ослаблен
Вопрос 2
Какой первоначальный диагноз?
А. синдром конского хвоста
B. L5 / S1 спондилолистез
C. воспаление дорсальной мышцы прямой кишки (после инъекции)
D. острая грыжа межпозвонкового диска L5 / S1
E. межпозвонковый дисцит L4 / L5
Правильный ответ: D
Описание случая cd. и комментарий
В представленном выше случае мы испытываем острую боль (т.е. продолжительностью менее 4 недель), которая внезапно появилась у молодого человека с избыточным весом при попытке поднять тяжелый предмет. Следовательно, было бы необходимо провести различие между острой механической болью в пояснично-крестцовой области (первичные жалобы у пострадавшего пациента) и седалищной болью, которая появилась на второй день. Первый появляется внезапно, связан с физической активностью, усиливается при движении и получении определенных положений тела, а физическое обследование может иногда указывать на мышечное сокращение, болезненность, тяжесть заболеваний во время изгиба или гиперэкстензии позвоночника. Редко можно определить точную анатомическую причину боли, которая чаще всего возникает в результате микроповреждений мышц или связок. Боль ишиасного типа относится к типу «стрелкового», она может сопровождаться парестезией, но чаще всего она проявляется симптомами дерматита, чаще всего L5 или S1. Положительный тест Lase`gue найден. Острая грыжа межпозвонкового диска встречается в основном у людей в третьем и четвертом десятилетиях жизни, особенно у мужчин. Клиническое обследование имеет ограничение подвижности поясничного отдела позвоночника, особенно при сгибании вперед и назад. Туловище в положении стоя сгибается в стороны, а мышцы вокруг поясничного отдела позвоночника становятся напряженными. Давление, оказываемое вывихнутым диском на корни спинного нерва, может вызывать неврологические нарушения (сенсорные, двигательные и вегетативные) в пределах части тела - исследование диапазона движений конечностей (сокращение), сухожильных рефлексов (асимметрия), мышечной силы (слабость) и поверхностное ощущение позволяют идентифицировать спинномозговой нерв, на который влияет процесс заболевания. Тесты, упомянутые выше и использованные в исследовании на этом пациенте, являются положительными при синдромах корня L4-S1 (в наборах корней L2-L4 имеются положительные тесты на растяжение бедренного нерва). Сенсорная иннервация стопы вызывается сегментами L5 (дорсальная область, кроме V) и S1 (подошва стопы и спина V пальца), а движение сгибания стопы зависит от иннервации сегментов S1 и S2. Из данных, полученных в описании пациента, следует сделать вывод, что причина боли находится в области L5-S1.
Частой проблемой в номенклатуре является диверсификация между грыжей, грыжей и выпадением межпозвонкового диска. Так называемый выпуклый диск (часто встречающийся в описании МР обследования) представляет собой физиологическую форму симметрично выпуклого межпозвонкового диска, тогда как грыжа представляет собой патологию, включающую частичное повреждение фиброзного кольцевого пространства и выпячивание в поврежденной области. Этот тип травмы может быть клинически бессимптомным - он встречается примерно у 50% населения после 40 лет, не вызывая симптомов сдавливания нерва. Грыжа - это полное разрушение фиброзного кольца и отток пульпозного ядра наружу. Секвестрация - это фрагмент пульпозного ядра, который находится вне межпозвонкового диска. Боль в ходе острой грыжи межпозвонкового диска возникает из-за его поврежденных структур, механического давления на нервный корешок, химической реакции поврежденных частиц диска с окружающими тканями (продукты деградации тканей межпозвонкового диска характеризуются низким рН и проникающими в трещины дегенерированного или поврежденного фиброзного кольца, они могут подкислять окружающую среду и вызывают так называемую химическую воспалительную реакцию, ответственную за процесс ноцицепции, которую не следует путать с классическим воспалением (поскольку в лабораторных тестах нет маркеров воспаления), повышенный тонус параспинальных мышц и стимуляция путей передачи боли в позвоночнике. Грыжа межпозвонкового диска может быть клинически бессимптомной, вызывать умеренный болевой синдром или вызывать сильную боль, сопровождающуюся парезом или параличом мышц. Клинические проявления зависят от направления и степени вывиха пульпозного ядра, расположения грыжи по отношению к задней продольной связке, внезапного или медленного движения грыжевого материала, ширины индивидуального позвоночного канала и его изменений, степени остеоартроза и индивидуальной реакции пациента (психосоматического и соматопсихического) , Причиной корневых синдромов являются грыжи с направлением смещения, преимущественно постолатеральные. При боковых грыжах наблюдается дисфункция корешков 1-2 спинномозговых нервов, в то время как крупные грыжи задних размеров могут приводить к синдрому «конского хвоста». Это набор неврологических симптомов, начало которых носит острый характер и характеризуется дисфункцией анального сфинктера и мочевого пузыря, ощущением промежности, мышечной слабостью у обоих телят и двусторонним отсутствием рефлекса ахиллова сухожилия.
Представленный пациент принимает анаболические стероиды для увеличения мышечной массы и силы. В аналогичных случаях из-за чрезмерного разрастания мышечной массы, непропорциональной механической прочности элементов кости, можно сломать кость или извлечь фрагменты этих костей, например, в местах прикрепления сухожилий. Даже у здоровых людей, которые не принимают этот вид допинга, причиной боли после поднятия тяжестей может быть перелом поперечных отростков позвонков, а после внезапного прямого наклона без нагрузки возможна боль, связанная с разрывом тонкой межреберной связки или надспинального поясничного отдела позвоночника.
Вопрос 3
Острые боли в поясничном отделе позвоночника не требуют дифференциации
А. с аневризмой расслаивающей аорты
Б. с опухолевыми метастазами в позвоночник при раке предстательной железы
C. с 3 степенью L5 / S1 спондилолистеза
Д. с аппендицитом
E. с воспалением межпозвонкового диска L5 / S1
Правильный ответ: D
комментарий
Острые боли в поясничном отделе позвоночника следует дифференцировать со следующими заболеваниями:
1) Остеоартроз бедра: боль возникает в основном в паху и иррадиирует в переднюю поверхность бедра; Движение в тазобедренных суставах особенно ограничено и болезненно, особенно вращение внутрь, сгибание и отведение.
2) Болезнь перекрестного подвздошного сустава - боль возникает в крестцово-подвздошном суставе (боль в ягодицах), иногда в паху, но не распространяется на нижние конечности; Ревматологический диагноз необходим.
3) Аневризма брюшной аорты - боль преимущественно в поясничной области, симптомы геморрагического шока и нарушения сознания при разрыве.
4) Спондилолистез - это смещение тела позвонка впереди основного позвонка; Причиной проскальзывания является нарушение непрерывности межзвездной части позвоночной дуги (спиралевидность), что вызывает дестабилизацию позвоночника на этом уровне и последующее смещение позвонков друг с другом под действием силы тяжести и динамических сил, действующих на этот участок. Спондилолюмеры делятся на: узловые, диспластические, дегенеративные и посттравматические. Изменение формы позвоночника и, следовательно, изменение переноса нагрузки и возможное давление на нервы приводят к интенсивности боли, которая варьируется в зависимости от возраста пациента и степени заноса. Основными симптомами спондилолистеза являются боль в пояснично-крестцовом отделе, повышение мышечного тонуса в поясничном отделе позвоночника и мышцах группы задней лапы, радикулопатия (чаще всего двусторонняя в отличие от односторонней при острой грыже межпозвонкового диска) и постуральное и постуральное расстройство. Единственным надежным тестом на дифференциацию является визуализация, предпочтительно магнитный резонанс. Очень редко, но есть случаи обоих заболеваний у одного пациента. Степень проскальзывания в случае спондилолистеза может быть определена по пятибалльной шкале Мейердинга на основе рентгеновских лучей в боковой проекции. Спондилолисты с первого по четвертый отличаются по степени скольжения на 1/4 от сагиттального диаметра тела позвонка, лежащего ниже. При первой и второй степени спондилолистеза боль возникает в основном в пояснично-крестцовой области, обычно после физической нагрузки; третья и четвертая степень - также могут быть боли, распространяющиеся на обе нижние конечности постоянного характера. Пятая степень означает полное проскальзывание основного тела позвонка в направлении передней части таким образом, что оно не поддерживается лежащим телом позвонка (так называемый спондилоптоз ) - существуют симптомы, подобные четвертой степени, иногда более сильные.
5) Не позвоночные злокачественные опухоли, чаще всего прямая кишка, предстательная железа и матка - боль относится к нижней части живота, таза и может распространяться в случае давления на корешки спинного нерва; опухоль может ощущаться по брюшной стенке, возможно кровотечение из мочеполового тракта и прямой кишки, потеря веса.
6) Первичные и метастатические опухоли позвоночника - боли, не зависящие от усилий, ночные, патологические переломы, наиболее распространенными являются раковые заболевания.
7) Воспалительные состояния межпозвонкового диска и тела позвонка - специфические и неспецифические, могут возникать при повышенной температуре тела, боли, не зависящей от физической нагрузки, боли в ночное время. Воспаление межпозвоночного диска L4 / L5 может быть ятрогенным осложнением, например, после операции или инъекций в диск или в ходе тяжелых системных инфекций. Боль в основном ограничивается поясничной областью, она также возникает ночью, температура тела повышена, в лабораторных тестах обнаруживаются лейкоцитоз, повышенный СРБ, ускоренное ОВ.
Вопрос 4
Какую процедуру должен выполнить врач POZ?
А. Направить больного к ортопеду или нейрохирургу
Б. рекомендую лежать в постели 2 недели
C. использовать обезболивающие и снизить мышечный тонус
D. обратитесь к мануальному терапевту и психиатру
Е. А и С
Правильный ответ: E
комментарий
После разговора с пациентом и проведения физического осмотра врач POZ должен заподозрить острую дископатию с радикулопатией S1. Существуют «красные флажки» (боль, распространяющаяся ниже колена, усиливающаяся при кашле и чихании, «жжение» или «стрельба»), то есть пациент должен быть направлен к ортопеду или нейрохирургу. Перед тем как обратиться к специалисту, врач POZ должен использовать анальгетики в зависимости от выраженности боли (парацетамол, диклофенак, кетопрофен, трамадол) и лекарства, снижающие мышечное напряжение (например, толперизон, тетразепам, тизанидин).
В тех же ситуациях, что и у обсуждаемого пациента, нет показаний для лабораторных анализов - однако, если есть подозрение на воспаление в позвоночнике (например, дифференциация с воспалением межпозвонкового диска и тела позвонка), следует выполнить анализы крови: морфология с процентным содержанием лейкоцитов, CRP OB
В остром состоянии рекомендуется отдыхать в течение 1-3 дней (но не дольше) в положении, уменьшающем натяжение нервных корешков, например, сбоку с нижними конечностями, согнутыми в тазобедренном и коленном суставах. Корсеты и физиотерапия не эффективны. Кинезитерапия эффективна, например, метод Маккензи, но требует знания техники. Чрескожные инъекции противовоспалительных препаратов и анальгетиков в Польше выполняются в основном нейрохирургами. Не существует ни одного и лучшего метода лечения. Это должно лечиться консервативно в течение 4-6 недель, прежде чем принимать решение о хирургическом лечении. Единственным исключением является синдром хвоста лошади или ухудшающееся неврологическое состояние - пациент должен быть немедленно (до нескольких часов) направлен в больницу, чтобы предотвратить необратимые изменения.
В большинстве случаев оперативной процедурой является микродискэктомия, включающая удаление фрагментов пульпозного ядра из позвоночного канала, а также из внутренней части заднего минимального диска (открытый или с помощью эндоскопа) - эффективность этого метода оценивается в 90%, а 10% составляют рецидивы грыжа из-за неполного удаления пульпового ядра во время первой процедуры.
Описание случая cd.
Состояние пациента после применения консервативного лечения - нестероидного противовоспалительного препарата (NSLPZ) и лекарственного средства для снижения мышечного тонуса, а также направления на реабилитацию и лечение Маккензи - через 4 недели не улучшилось, т.е. боль все еще острая, иррадиирующая в левую нижнюю конечность с сопровождающим парестезии, препятствующие нормальному функционированию (возвращение на работу, занятия спортом). Врач POZ направил пациента к ортопеду. Что касается диагностической процедуры и решения о выборе соответствующих дополнительных тестов, алгоритм, предложенный в вышеупомянутом документе (рисунок 2) и в таблице 1, может оказаться полезным (нажмите, чтобы увеличить) 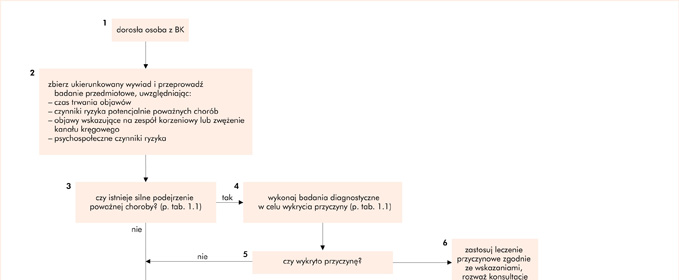
Рис. 2. Первичная оценка и лечение больного с болью в пояснице (БК)
Не используйте этот алгоритм для BK, связанных с серьезной травмой, не позвоночной причиной или системным заболеванием.
Таблица 1. Диагностика боли в пояснице (БК)
вероятные причиныосновные характеристики в интервью илифизикальное обследование визуализацияэкзамены дополнительные исследования
злокачественные опухоли злокачественные новообразования в интервью и новообразованных БК
необъяснимая потеря веса
без улучшения в течение 1 месяца
возраст> 50 лет
многочисленные факторы риска для MR
Рентген эпизода
пояснично-крестцовый
позвоночник
Рентген или МР-инфекция в позвоночнике при лихорадке
внутривенное употребление наркотиков
недавно завершена МРТ или СРБ инфекция синдрома хвоста лошади с задержкой мочи
многоуровневый парез
недержание кала
сенсорные нарушения в промежности, ягодицах и внутренней области бедра МР без компрессионного перелома тела остеопороза позвонка при опросах
используя кортикостероиды
Рентген старшего возраста эпизода
пояснично-крестцовый
позвоночник нет жесткости спондилит жесткость позвоночника
улучшение после упражнений
переменная боль в ягодицах
просыпаться во второй половине ночи из-за боли креста
РТГ младшего возраста нацелена
стыки
кросс-подвздошный OB или CRP, HLA B-27, большой или прогрессирующий неврологический дефицит, прогрессирующая мышечная слабость MR рассматривает EMG / NCV межпозвоночный диск, грыжу, боль в пояснице и боль в нижней конечности в сегменте L4, L5 или S1
положительный симптом Лазека или перекрещенный симптом Лазека
симптомы сохраняются> 1 месяц
MR нет
Рассмотрим EMG / NCV боль в позвоночнике при спинальном стенозе
пожилой возраст
(хромота слабый предсказатель)
симптомы сохраняются> 1 месяц
MR нет
Рассмотрим EMG / NCV a. Уровень данных для диагностической полезности этих тестов отличается
СРБ - С-реактивный белок, ЭМГ - электромиографическое исследование, МР - магнитный резонанс, НЦВ - скорость нервной проводимости, СОЭ - реакция Бернацкого,
Рентгенограмма
Вопрос 5
Какой диагностический тест следует назначить при отсутствии улучшения после попытки лечения консервативной острой дископатии с симптомами корневого синдрома?
А. М.
Б. РТГ и ЭМГ
C. RTG
Д. КТ и дискография
E. КТ и ЭКГ
Правильный ответ: A
комментарий
Межпозвоночный диск и, следовательно, его дислокация лучше всего видны в исследовании магнитного резонанса (МР). Это обследование должно быть назначено врачом POZ до направления к специалисту.
На его основе можно оценить размеры грыжи, гидратацию диска, давление на нервные структуры. Рентгенологическое исследование не позволяет оценить степень грыжи, но показывает только уменьшение межполостного пространства, которое в большинстве случаев дискологи называют дископатией, поэтому в Польше большинство людей старше 30 лет проходили интервью в прошлом. Рентгенологическое исследование остается полезным при выявлении воспалительных, травматических, опухолевых, метаболических нарушений и нарушений развития позвоночника. Выполнение рентгенограмм оправдано и показано: когда возраст пациента на момент значительной боли превышает 50 лет, в случае травмы, остеопороза или в анамнезе рак, хроническая стероидная терапия, в случае лихорадки и / или потери веса, ночная боль, боль происходит в плоском положении с согнутыми коленями, злоупотребление наркотиками. Рентген и КТ полезны в случае предполагаемого повреждения костных структур, например, патологических переломов, при опухолях или туберкулезе. Только КТ может выявить грыжу межпозвонкового диска, в то время как качество изображения ниже по сравнению с МР. Дискография - это неиспользованное исследование в Польше, оно состоит в том, чтобы противопоставить межпозвоночный диск, чтобы вызвать болевые симптомы, аналогичные тем, о которых сообщил пациент.
МР обследование пациента подтвердило первоначальный диагноз (рис. 3). Из-за неэффективности консервативного лечения пациент был квалифицирован для хирургического лечения. Еще через три недели была выполнена микродискэктомия.
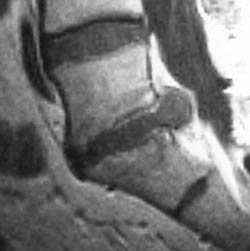
Рис. 3 MR - Описана грыжа межпозвонкового диска у пациента L5 / S1.
Согласно последним рекомендациям Американского колледжа врачей и Американского общества боли, у пациентов с постоянной болью в пояснице и симптомами корневого синдрома или стеноза позвоночника врачи должны выполнять МРТ или КТ, только если пациент является потенциальным кандидатом на хирургическое или эпидуральное лечение. инъекция глюкокортикостероидов. У большинства пациентов с поясничной грыжей в поясничной области и корневым синдромом улучшение наступает в течение первых 4 недель консервативного лечения. Следовательно, только при отсутствии улучшений после этого периода рекомендуется диагностика изображений. Нет убедительных доказательств того, что обычные визуальные исследования влияют на терапевтические решения или улучшают результаты лечения. Рекомендации Американского колледжа врачей и Американского общества боли являются лишь руководящими принципами, и до сегодняшнего дня не было установлено никаких глобальных стандартов для лечения скрещенных костей - обсуждаются конкретные вопросы, основанные на доказательной медицине, результаты которых часто опровергают так называемые действующие золотые стандарты.

