Гиперостоз костей
Опубликовано: 17.02.2018Гиперостоз представляет из себя болезнь, при которой наблюдается патологическое увеличение содержания костного вещества в неизмененной костной ткани. Этот процесс является ответной реакцией костной ткани на чрезмерную нагрузку или же может быть проявлением хронического инфекционного заболевания, остеомиелита, некоторых отравлений и интоксикаций, ряда опухолей, радиационного поражения, гипервитаминоза D и А, болезни Педжета, эндокринопатии (паратиреоидной остеодистрофии), нейрофиброматоза и прочих болезней. При наличии патологического разрастания неизмененной костной ткани в области диафизов трубчатых костей, которое является невоспалительным изменением надкостницы в виде наслоения на нее остеоидной ткани, можно говорить о периостозе.

Классификация гиперостозов
Данный патологический процесс отличается весьма обширной классификацией. На нынешний момент времени можно выделить несколько типов гиперостоза, каждый из которых может как носить симптоматический характер, так и быть самостоятельным заболеванием.
По распространенности можно выделить такие следующие разновидности этой болезни:
локальный гиперостоз; генерализованный гиперостоз.К отличительным особенностям первой из категорий относится поражение одной из костей в случае постоянных, повышенных нагрузках на нее. Эта группа гиперостозов также может присутствовать при онкологических патологиях, различных хронических заболеваниях, кроме этого может являться одним из проявлений синдрома Морганьи-Стюарта-Мореля. Данная болезнь развивается у пациенток женского пола, обычно в климактерическом или постклимактерическом возрасте. К ее отличительным особенностям относится уплотнение лобной кости, появление вторичных половых признаков, которые характерны для мужчин, а также наличие ожирения.
Раствор для ингаляций от кашля для детей: ингаляции небулайзером физраствором, при лающем кашле, ларингите и фарингите
Заболевания, симптомом которых является кашель, весьма распространены в детском возрасте.
Одним из методов их лечения являются ингаляции, которые помогают увлажнить слизистые, уменьшить воспаление, сделать мокроту более жидкой и улучшить ее откашливание, чем ускоряют выздоровление.
Показания и противопоказания
Детям могут назначаться ингаляции при таких заболеваниях:
При кашле, вызванном ОРВИ. При остром бронхите . При ларингите и фарингите. При бронхиальной астме. В период выздоровления при пневмонии. При туберкулезе или муковисцидозе.Ингаляции нельзя проводить:
Детям младше года. Малышам с бактериальной ангиной. При повышенной температуре тела. Детям с отитом. В случае непереносимости препарата. При частых носовых кровотечениях. При кашле с выделением гноя или крови. При тяжелом состоянии.Зачем процедуру проводят при кашле?
Ингаляции оказывают такое действие:
Стимулируют выделение слизи при сухом кашле. Размягчают мокроту и облегчают ее отхаркивание при влажном кашле. Предотвращают распространение инфекции в нижние дыхательные пути. Удаляют из респираторного тракта бактерии и погибшие лейкоциты. Снижают риск возникновения осложнений. Усиливают кровоток в легочной ткани. Активизируют метаболические процессы в слизистых дыхательных путей.Ингаляции и купание при сухом кашле вызывают обильное выделение мокроты, поэтому проведение этих процедур должно быть осторожным. Подробнее об этом смотрите в передаче доктора Комаровского.
Болит пятка, больно наступать

Пяточная кость наполнена кровеносными сосудами, нервными волокнами и сухожилиями, увеличивающими чувствительность этой части стопы к внешним травмам. Повредить ее несложно, и, как следствие, будет ощущаться боль при ходьбе. Большая вероятность травм во многом обусловлена анатомическим строением пяток.
Больно наступать на пятку утром после пробуждения
Боли в пятке в утренние часы – явление частое. Мучительные ощущения проявляются сразу же после сна. Стоит только встать с постели – и неприятная боль накрывает почти всю стопу. Приходится передвигаться на цыпочках, поскольку полностью наступить на ногу мучительно.
Постепенно боль проходит, но может вернуться после продолжительного нахождения в сидячем или лежачем положении. Неприятный синдром дает о себе знать сразу после того, как человек наступит на ногу.
Причина такого состояния – плантарный фасциит . Боль в пятке – основной симптом данного заболевания. В большинстве случаев мучительные ощущения обуславливаются воспалительно-дегенеративными изменениями, происходящими в подошвенной (плантарной) соединительнотканной оболочке – фасции.
Причины, способствующие негативным процессам:
Перегрузка стопы. Возникает она при: ношении туфель, босоножек или сапог без каблука; значительном и быстром росте двигательной активности; постоянном нахождении на ногах, это связано с видом производственной деятельности; быстром наборе дополнительных килограммов. Плоскостопие, при котором свод стопы опускается, а подошвенная оболочка чрезмерно натягивается. Результат – микротравмы, вызывающие болевые ощущения.Воспаление фасции со временем может стать хроническим. Этот процесс приводит к тому, что в районе воспаления откладываются соли кальция. Постепенно образовывается костный нарост – пяточная шпора. Она вызывает болевой синдром, особенно неприятный в утренние часы.
Металлический привкус во рту: причины появления привкуса металла у женщин и мужчин
Никому не нравится, когда во рту присутствует какой-то привкус. Даже вкус какого-то любимого блюда не должен сохраняться дольше 10-15 минут после его употребления, а что говорить, если вкусовые рецепторы языка твердят вам, будто вы лизнули батарейку? Чтобы избавиться от ощущения металлического привкуса, нужно знать его причины. Об этом мы и поговорим.
Основные причины привкуса металла во рту
Вызывать металлический привкус во рту могут различные причины. Условно их можно разделить на:
те, которые не связаны с болезнью; вызванные приемом препаратов; сигнализирующие о наличии в организме патологических изменений, требующих лечения.У женщин несколько больше причин появления этого симптома, чем у мужчин. Они связаны с такими физиологическими состояниями, как менструация, климакс, беременность.
Как формируется вкус
Основной орган, который воспринимает вкус – это язык: в нем содержится около 2 тысяч так называемых вкусовых луковиц (их также называют вкусовыми почками). Часть таких луковиц находится на нёбе, в зеве и даже в надгортаннике – хряще, который нависает над гортанью и перекрывает вход в нее в момент, когда человек глотает пищу (чтобы пища не попала в дыхательные пути).
Вкусовые луковицы находятся внутри вкусовых сосочков. Последние отличаются по своему внешнему виду. Так, выделяют желобоватые и листовидные сосочки (в них максимальное количество вкусовых луковиц), грибовидные сосочки (в них меньше вкусовых почек) и нитевидные сосочки (они вообще не участвуют в формировании вкуса). Вкусовая почка устроена так: в ней имеются 2 вида клеток – вкусовые и поддерживающие. К каждой вкусовой клетке подходит нервное окончание. Со стороны слизистой оболочки рта в почке имеется отверстие, через которое химическое вещество может заходить внутрь и контактировать со вкусовыми клетками.
Что делать, если укусил энцефалитный клещ, признаки энцефалита у человека, через сколько времени после укуса проявляются симптомы, последствия
Наступление тёплого сезона у большинства людей ассоциируется с приятным временем, проведённым за городом — в лесу или у реки. Собираясь с семьёй на пикник, нельзя забывать о подстерегающей опасности — клещах. Эти крошечные насекомые способны переносить тяжелейшее заболевание — энцефалит, при котором поражается нервная система, а в тяжёлых случаях наступает смерть. Распространены клещи в лесополосах и степных зонах Европы и России. Какими признаками и симптомами проявляется энцефалит, что делать после укуса энцефалитного клеща?
Укус энцефалитного клеща: чем опасен для человека, как проявляется и как отличить заражённого паразита от обычного
На территории России переносчиками энцефалита являются клещи двух видов — таёжные (Ixodes persulcatus) и собачьи (Ixodes ricinus). Паразитируют они на домашних животных — собаках, коровах, козах и овцах, которые часто становятся носителями вирусной инфекции.
Известны случаи, когда энцефалитом люди заражались, выпивая сырое козье молоко.
Момент укуса для человека практически незаметен. Клещ со слюной выпускает особое вещество, обладающее анестезирующими свойствами. Поэтому чаще всего незваные гости обнаруживаются уже через несколько часов, после достаточно глубокого проникновения в кожу, разбухшие от высосанной крови.
Заметить клеща на теле можно в следующих местах:
в области паха; на животе и пояснице; на шее, груди, в подмышечных впадинах; вокруг ушей.В месте присасывания паразита, как следствие микротравмы и под воздействием слюны клеща, развивается очаг воспаления и аллергическая реакция. Появляется болезненность и покраснение.
После того как клещ надёжно закрепился на коже, вирус с током крови быстро распространяется и проникает в мозг. По мере накопления в клетках энцефалитной инфекции возникают первые проявления заболевания, связанные с изменениями, происходящими в сосудах и оболочках органа.
В какой степени будет реакция на укус клеща, зависит от состояния иммунной системы человека, а также от того, насколько близко к головному мозгу расположено место прикрепления паразита. Поэтому и последствия могут быть разными: один человек уже на следующий день почувствует себя плохо и обратится за помощью в медицинское учреждение, у другого признаки болезни окажутся стёртыми или появятся более чем через месяц после укуса.
Географический фактор также влияет на степень проявления клинических симптомов. Считается, что после проникновения в кожу дальневосточного клеща последствия намного тяжелее, а смертность достигает 40%. Если человек был укушен в Европе, шансов на благополучный исход значительно больше (показатель летальности составляет 1–3%).
Важно не забывать о том, что визуально отличить заражённого энцефалитом клеща от стерильного невозможно. Точно узнать, опасен паразит или нет, получится только в условиях лаборатории.
Клещевой энцефалит как последствие укуса энцефалитного клеща — видео
Причины одышки: советы врача-терапевта
Одной из основных, наиболее часто озвучиваемых больными жалоб, является одышка. Это субъективное ощущение вынуждает пациента обращаться в поликлинику, вызывать скорую медицинскую помощь и может оказаться показанием даже к экстренной госпитализации. Так что же такое одышка и каковы основные причины, вызывающие ее? Ответы на эти вопросы вы найдете в данной статье. Итак…
Что такое одышка

Как было сказано выше, одышка (или диспноэ) – это субъективное ощущение человека, острое, подострое или хроническое чувство нехватки воздуха, проявляющееся стеснением в груди, клинически – увеличением частоты дыхания свыше 18 в минуту и увеличением его глубины.
Находящийся в состоянии покоя здоровый человек не обращает внимания на свое дыхание. При умеренной физической нагрузке частота и глубина дыхания меняются – человек осознает это, но данное состояние не причиняет ему дискомфорта, к тому же показатели дыхания в течение нескольких минут после прекращения нагрузки приходят в норму. Если одышка при умеренной нагрузке становится более выраженной, или появляется при выполнении человеком элементарных действий (при завязывании шнурков, ходьбе по дому), или, что еще хуже, не проходит в состоянии покоя, речь идет о патологической одышке, свидетельствующей о том или ином заболевании.
Классификация одышки
Если пациента беспокоит затруднения при вдохе, такая одышка называется инспираторной. Она появляется при сужении просвета трахеи и крупных бронхов (например, у больных с бронхиальной астмой или как следствие сдавления бронха извне – при пневмотораксе, плеврите и т. д.).
В случае если дискомфорт возникает во время выдоха, такая одышка носит название экспираторной. Она возникает вследствие сужения просвета мелких бронхов и является признаков хронического обструктивного заболевания легких или эмфиземы.
Существует ряд причин, обусловливающих одышку смешанную – с нарушением и вдоха, и выдоха. Основными среди них являются сердечная недостаточностьи болезни легких на поздних, запущенных стадиях.
Существует 5 степеней тяжести одышки, определяемых на основании жалоб больного – шкала MRC (Medical Research Council Dyspnea Scale).
Степень тяжести Симптомы 0 – нет Одышка не беспокоит, за исключением очень тяжелой нагрузки 1 – легкая Одышка возникает лишь при быстрой ходьбе или во время подъема на возвышение 2 – средняя Одышка приводит к более медленному темпу ходьбы по сравнению со здоровыми людьми того же возраста, больной вынужден делать остановки при ходьбе, чтобы отдышаться. 3 – тяжелая Больной останавливается через каждые несколько минут (приблизительно 100 м), чтобы перевести дыхание. 4 – крайне тяжелая Одышка возникает при малейшей физической нагрузке или даже в покое. Из-за одышки больной вынужден постоянно находиться дома.Ателектаз, что это? - виды, симптомы, диагностика и лечение
Что это такое? Ателектаз – это состояние легкого, развивающееся в условиях отсутствия воздуха в легочной ткани. Обычно воздух давит на стенки легочных пузырьков, заставляя их приобретать наполненную форму, напоминающую гроздь винограда.
Если воздуха нет – легкое как бы «сдувается», теряет наполненность и объем. Однако, если присутствует сурфактант, то легочные альвеолы не слипаются. Но, при отсутствии этого вещества, наблюдается спадение и слипание легочных пузырьков — это называется ателектазом легкого.
Симптомы ателектаза по видам

Ателектаз делится на две принципиально разные группы, в зависимости от того, дышали ли легкие до его развития или нет. Если в легких не было дыхательной активности – ателектаз будет первичный или врожденный, если легкие работали – вторичный, или приобретенный.
Первичный ателектаз развивается только у новорожденных. Причины его возникновения кроются в недоразвитии легочной ткани, в заглатывании мекония и околоплодных вод, которые после рождения препятствуют наполнению легких воздухом и их физиологическому раскрытию, а также в результате угнетения дыхательного центра при родовых травмах головы.
В некоторых случаях может наблюдаться наследственная недостаточность сурфактанта.
Врожденный ателектаз может быть очаговым и обширным. В первом случае наблюдается одышка, синюшность кожи вокруг рта (носогубный треугольник), если площадь поражения небольшая, симптомы отсутствуют. Обширный первичный ателектаз проявляется выраженной одышкой, изменением окраски кожи, может привести к развитию пневмонии у ребенка , часто заканчивается смертью новорожденного.
Особенно опасна аспирационная пневмония на фоне попадания мекония (первородного кала) в легкие. Это приводит к агрессивному воспалению, которое и провоцирует развитие острой дыхательной недостаточности, приводящей к смертельному исходу.
Ателектаз у новорожденных будет считаться вторичным, если спадение легких произошло уже после первоначального нормального наполнения их воздухом. Вид вторичного ателектаза зависит от распространенности процесса.
Самый большой – это тотальный ателектаз. Затем по убыванию площади поражения идет ателектаз доли легкого, сегментарный и дольковый ателектазы. Самым маленьким по размеру является дисковидный ателектаз легкого. Он практически не проявляется клиническими проявлениями.
По механизму развития приобретенный ателектаз подразделяется на 4 вида.
Как лечить остеохондроз: эффективные методы лечения в домашних условиях, видео
Остеохондроз позвоночника – это хроническое заболевание позвоночника, при котором в позвонках и межпозвоночных дисках происходят дегенеративные и дистрофические изменения.
О самом важном
Длительное время болезнь протекает бессимптомно, манифестирует болевым синдромом, нарушением чувствительности, скованностью движений и другими неприятными явлениями, когда уже в позвоночнике сформировались осложнения.
Важно! К основным осложнениям остеохондроза принадлежат протрузия межпозвоночных дисков, грыжи Шморля, анкилоз позвоночника, ущемление корешков спинальных нервов и сосудов.
Остеохондроз приносит больным немало страданий, значительно ухудшает качество жизни, часто приводит к обездвиживанию позвоночника и инвалидности.
Как лечить остеохондроз?
В зависимости от уровня поражения позвоночника, распространенности дегенеративно-дистрофического процесса, тяжести болезни и наличия осложнений лечение остеохондрозаможет быть консервативным или оперативным.
При выявлении у себя первых признаков остеохондроза, следует обратиться к врачу-невропатологу или врачу-вертебрологу.
Также в лечении остеохондроза принимают участие врач ЛФК, врач мануальный терапевт, врач физиотерапевт, а при необходимости ортопед, хирург и нейрохирург.
Консервативное лечение остеохондроза имеет комплексный подход – применяются различные методики традиционной и нетрадиционной медицины, такие как
медикаментозная терапия; лечебная гимнастика и физкультура; изометрическая кинезотерапия; мануальная терапия; рефлексотерапия; массаж и самомассаж; физиотерапевтические методы; лечебное питание; методы народной медицины.Норма анализов крови на Хеликобактер пилори и их расшифровка
Норма анализов крови на обнаружение Хеликобактер пилори – тема, с которой будет полезно ознакомиться многим людям, страдающим от неприятных симптомов в пищеварительном тракте.
Если вы хотите знать, что представляет собой эта бактерия, какие анализы нужно сдавать, чтобы подтвердить или опровергнуть ее наличие, и как проходит расшифровка анализов – читайте данную статью.
Подробнее о Хеликобактер пилори
Статистика утверждает: бактерия присутствует в желудочно-кишечных трактах более чем у шестидесяти процентов человечества.
Однако далеко не каждый из этой массы людей страдает от неприятных симптомов, провоцируемых патогенной деятельностью Хеликобактер пилори.
Эти микроорганизмы относятся к виду грамотрицательных бактерий. Передача их от человека к человеку происходит несколькими способами: через слюну, пережеванную пищу, а также через слизь.
Фото:
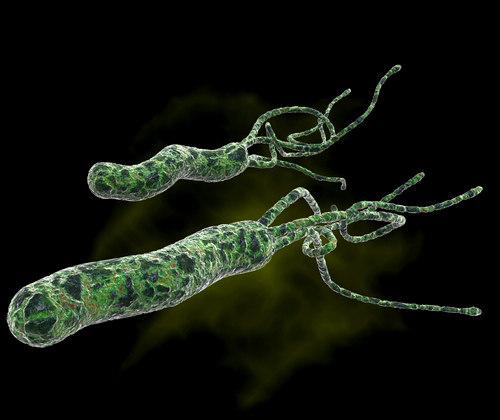
Бытовой путь распространения бактерии самый коварный – зачастую именно он является причиной того, что инфицируемый человек заражает Хеликобактер пилори всю свою семью.
Бактерия, оказывающая патогенное действие на организм, может обитать не только в желудке, но и в двенадцатиперстной кишке.
Хеликобактер пилори обладает спиралевидной формой и имеет тонкие щупальца, которые позволяют ей передвигаться по стенкам желудка и двенадцатиперстной кишки, проникая в слизистые.
Патологии, которые могут развиться при несвоевременном избавлении от заявленной проблемы:
легкие, средние, тяжелые формы гастритов; полипы; гепатиты; легкие, средние, тяжелые формы язвенной болезни; злокачественные опухоли желудка и двенадцатиперстной кишки.Хеликобактер пилори великолепно приспосабливается даже к агрессивному воздействию желудочного сока.
От простуды - Эффективные и недорогие противовирусные средства - более 40 препаратов
Три дня назад наша постоянная читательница Наталья попросила написать статью с полным списком самых эффективных противовирусных средств от простуды.
Мы сначала хотели найти хорошую статью в интернете и дать ей ссылку, чтобы не тратить свое время, но поискав в интернете информацию мы не нашли ни одной статьи, которая бы отвечала на этот вопрос полностью Таким образом появился данный материал, в котором собрано более 30 самых эффективных и недорогих противовирусных препаратов.
Вступление.
Организм человека каждый день окружают сотни патогенных микроорганизмов, которые в любой момент способны подорвать иммунитет и вызвать простудные или вирусные заболевания. Инфекции, вызванные агентами вирусов, приносят до 5 миллионов летальных исходов ежегодно – это, к сожалению, печальная статистика Всемирной Организации Здравоохранения.
Несмотря на опасность вирусов , люди зачастую игнорируют простуду и с симптомами заболевания идут на работу, а также другие общественные места, тем самым подвергая опасности окружающих.
Такая халатность к здоровью иногда приводит к тяжелым осложнениям, вплоть до инвалидности и смерти. Поэтому каждый человек, особенно в период эпидемий, должен быть начеку и встретить вирус во все оружия.
Вирусы внедряются в человеческий организм через верхние отделы дыхательной системы. При сильной иммунной защите они погибают в барьерных зонах – слизистой носа и ротоглотки и не достигают нижних отделов дыхательной системы. Если даже болезнь начнется, то будет протекать в легкой форме и пройдет максимум за неделю.

При ослабленном иммунном статусе развиваются неприятные симптомы , которые провоцируют вирусы: насморк, кашель, боль и першение в горле, повышение температуры, общее недомогание. Они длятся более семи дней, а в ряде случаев полный период выздоровления наступает только спустя несколько недель.
Не так давно лечебная терапия при ОРВИ проводилась с целью облегчения симптомов. Современный же подход к лечению направлен на предотвращение осложнений путем назначения необходимых противовирусных средств, способных приостановить бурное течение простуды и быстро снять все симптомы заболевания.
При принятии противовирусных препаратов в профилактических дозах у здорового человека повышаются шансы не «подхватить» респираторную инфекцию в эпидемиологически сложное время.

