Какие анализы нужно сдать при планировании беременности: список и рекомендации врачей
Опубликовано: 04.11.2017

Вполне естественно, что будущая мама беспокоится о своем здоровье и здоровье ребенка. Однако делать это нужно не только в период беременности. Еще до зачатия важно проверить состояние своего организма, его готовность к вынашиванию и родам. Как это сделать? Сдать анализы при планировании беременности и проконсультироваться с врачами. Список можно взять у лечащего врача. Обычно это основное обследование (моча, кровь) и дополнительные (половые гормоны, генетика и т.д.).
Полное обследование организма
На подготовку к беременности врачи рекомендуют отводить от трех до 12 месяцев. Если что-то не так, у родителей будет время вылечиться или принять необходимые лечебные меры против инфекций. Если все результаты будут отрицательными, можно ограничиться приемом витаминов и общеукрепляющих препаратов.
Итак, все анализы можно разделить на две большие группы: основные и дополнительные. Первые нужно сдавать обязательно, а вторые – по необходимости или по желанию.
Основные анализы
К обязательным обследованиям, проводящимся до беременности, можно отнести:
гинекологический мазок; УЗИ органов, расположенных в области малого таза; анализ на наличие инфекций, которые могут передаваться путем полового контакта; анализ на инфекции TORCH-комплекса; полное исследование крови; общий анализ мочи; определение группы крови и резус-фактора; рентген.

Что представляет собой каждый из анализов, которые входят в список?
Влагалищный мазок
Его берет гинеколог. С помощью результатов мазка он оценивает состояние микрофлоры во влагалище на наличие вредных микроорганизмов (возбудителей молочницы и гарднереллеза). Также он определяет, есть ли в цервикальном канале (переход шейки матки в саму матку) необычные клетки.
Значение имени Дарина

Согласно первой версии, имя Дарина происходит от иранского имени Даррен, что в переводе означает «скалистая гора».
По второй версии имя имеет славянские корни, и произошло оно от слова «дар» или «дарить».
По третьей версии имя Дарина имеет древнеперсидское происхождение, восходящее к персидскому имени Дараявауш, состоящее из двух частей — слово дара переводится как «обладающий», а вауш как « добрый» или «благой».
В современном мире имя Дарина чаще употребляется как Дарья, иногда как Дарьяна — это идентичные по значению имена. В России имя Дарина встречается довольно редко, хотя его стали использовать чаще после возвращения моды на старинные имена. Еще один большой плюс имени Дарина — оно прекрасно сочетается со многими русскими отчествами и фамилиями.
Среди известных личностей, обладательниц замечательно красивого имени Дарина можно назвать художника и сценариста Дарину Шмидт, модель Дарину Сайдазимову, украинскую пловчиху Дарину Зевину, актрису Дарину Юшкевич.
Именины и святые покровители
Имя Дарина не входит в список православных и католических святцев, поэтому девочки принимают крещение под именем Дария .
Святым покровителем имени Дарина считается святая Дария Римская, почитающаяся церковью вместе со своим мужем, святым мучеником Хрисанфом. Оба молодых человека происходили из языческих семей, но сначала Хрисанф, а затем и его супруга всей душой приняли христианство, стали вести праведную жизнь и распространять Слово Божье среди населения.
Римляне обвинили супружескую пару не только в проповедовании христианства, но и в склонении к жизни без плотских удовольствий. Император велел засыпать Дарию и Хрисанфа живьем камнями, но Бог их не оставил. На месте гибели мучеников стали совершаться чудеса исцелений, сюда потянулись верующие и паломники, а также многие язычники. Люди, наблюдавшие эти чудеса, готовы были принять христианство.
Все обладательницы имени Дарина (Дария, Дарья), могут отмечать именины 14 марта, 1 и 4 апреля, 30 июня, 17 и 18 августа.
Тромбофилия | ЖЕНСКОЕ ЗДОРОВЬЕ

Современные исследования дают основания полагать, что наследственные тромбофилии могут приводить к привычному невынашиванию беременности , и таким осложнениям как гестоз и преждевременная отслойка плаценты .
Тромбофилией называется склонность к развитию тромбов (кровяных сгустков). Тромбофилия может быть угрожающим жизни состоянием, если тромб запирает кровоток. Тромбофилия может быть наследственным нарушением, но может быть усугублена и вызвана внешними причинами, такими как хирургические операции, ожирение, беременность, использование гормональных контрацептивов, антифосфолипидный синдром, повышение уровня гомоцистеина или долгий период неподвижности.
Генетический полиморфизм не обязательно ведет к состоянию болезни. Эти изменения в ДНК сохраняются в популяции. Влияние на белки, которые они кодируют, может быть вариабельным, в некоторых случаях даже благоприятным. Частота встречаемости различных вариантов полиморфизма меняется от одной популяции к другой, отражая древнюю адаптацию к специфическим условиям среды.
Врачи подозревают наличие тромбофилии у пациентов, имевших тромбозы в прошлом, или у родственников которых были случаи тромбозов, инсультов, инфарктов в молодом возрасте (до 40 — 50 лет).
Однако у многих людей с тромбофилией нет никаких симптомов, или эти симптомы проходят незамеченными, поскольку тенденция к тромбофилии недостаточно сильно выражена.
Гормоны при планировании беременности: анализы, нормы, список
Гормоны — активные вещества, затрагивающие все процессы, протекающие в организме, который в период беременности испытывает огромный стресс. И с ним справиться помогают именно эти вещества. Гормональный фон во время вынашивания ребёнка меняется, главной целью функционирования этих маленьких работников невидимого фронта становится сохранение жизни будущего малыша. Поэтому так важно и необходимо выяснить, в каком состоянии находятся гормоны при планировании беременности, чтобы избежать опасных патологий и нежелательных последствий при вынашивании и рождении ребёнка.
Причины для сдачи анализов

Не всем парам при обследовании назначается анализ крови на гормоны при планировании беременности: происходит это только в определённых случаях, представляющих собой проблему. Это может касаться как неудачных попыток зачатия ребёнка, так и его вынашивания при предыдущих беременностях. Чаще всего обследование предлагают, когда:
нарушается менструальный цикл; наблюдаются признаки гиперандрогении: чрезмерное ожирение, сильная угревая сыпь, повышенное оволосение; в наличии — проблемное зачатие: беременность не наступает при активной половой жизни в течении целого года; неблагополучно протекали предыдущие беременности, которые закончились такими последствиями, как замирание плодаили выкидыш; возраст женщины составляет больше 35 лет.Любая из вышеназванных причин является поводом для прохождения целого ряда дополнительных обследований. Врач-эндокринолог посоветует, какие именно и когда сдавать анализы на гормоны при планировании беременности: лучше всего сделать это примерно за полгода до предполагаемой даты зачатия малыша. В этом случае можно будет выявить проблему и заняться её полным устранением. Кровь из вены и анализ мочи покажут, всё ли в порядке с гормональным фоном будущих родителей и готовы ли они к зарождению новой жизни.
Какие анализы нужно сдать при планировании беременности перед зачатием: список для женщин
Если вы читаете эту статью, то вы ответственная будущая мама. Поскольку безответственные девушки сначала беременеют и только потом думают о своем здоровье. А так как вы пытаетесь выяснить, какие анализы нужно сдать при планировании беременности, то значит, заботитесь о здоровье будущего ребенка, и вообще вы на правильном пути.
Существуют два списка обследований для женщины, которая планирует беременность, – минимальный и расширенный. Первый рекомендуется всем женщинам без исключения. Анализы из второго списка всем подряд сдавать нет смысла, врач назначает их индивидуально.
Какие анализы обязательно надо сдать женщине при планировании беременности
Список довольно обширен, но все пункты важны. Большой плюс в том, что большую часть обследований в России можно пройти по полису ОМС. Их назначает гинеколог или участковый терапевт, он же дает бесплатные талоны на обследования.

Осмотр гинеколога и мазок
Первым делом идите к участковому гинекологу или к своему врачу в частную клинику. Он осмотрит вас на кресле, возьмет соскоб с шейки матки (цитологию). Это важный анализ, который покажет, здорова ли шейка матки, нет ли воспаления и перерожденных клеток (эрозии, дисплазии). Гинеколог расскажет, какие сдать анализы при планировании беременности, и даст направления. Первым пунктом наверняка будет значиться мазок на микрофлору влагалища.
Он покажет, нет ли воспаления, молочницы и другой вражеской микрофлоры, которая может помешать зачатию или негативно повлиять на течение беременности. Если будут обнаружены подозрительные «агенты», вас направят на обследование методом ПЦР, которое поможет выяснить конкретных возбудителей инфекции. Болезни половой сферы важно пролечить до зачатия, чтобы не навредить малышу.
Курантил при беременности: зачем назначают и как принимать?
Курантил благотворно влияет на кровеносную систему: разжижает кровь, улучшает её циркуляцию, расширяет сосуды. Этот препарат часто назначают во время беременности: он поможет сохранить жизнь малышу, если у женщины обнаружили плацентарную недостаточность.

Для чего беременным назначают Курантил?
Курантил принадлежит к группе антиагрегантов. Эти медпрепараты препятствуют склеиванию тромбоцитов, увеличивают их срок жизни.
Профилактика плацентарной недостаточности – это основная причина назначения Курантила беременным. При этом заболевании плацента (специальный орган, соединяющий плод с организмом матери) перестаёт выполнять свои функции: не снабжает эмбрион кислородом и не питает его.
Препарат улучшает циркуляцию крови и устраняет недостаток кислорода (гипоксию) в тканях плода. Также предотвращает задержку внутриутробного развития ребёнка и негативные изменения в плаценте (например, её отслоение).
Курантил безопасен для малыша, так как влияет он только на кровеносные сосуды плаценты, которая служит барьером, не пропускающим лекарства и инфекции к развивающемуся зародышу.
Это средство приносит пользу и самой беременной. Оно разжижает кровь, предотвращая образование тромбов. Улучшает микроциркуляцию крови, предотвращая варикозную болезнь и геморрой . Способствует понижению кровяного давления, улучшению работы почек и укреплению сосудов.
Кроме того, действующее вещество (дипиридамол) стимулирует образование интерферонов, борющихся с вирусами. Поэтому лекарство укрепляет иммунитет, снижая риск заражения гриппом и ОРВИ.
Лекарственное средство используют для профилактики повышенного артериального давления, судорог , позднего токсикоза и отёков.
У женщин с гипотензией возможно ещё большее понижение давления.
Если в приеме этого препарата есть острая необходимость, то следует сопоставить причинённый лекарством дискомфорт и пользу для малыша. Это поможет вам решить, целесообразно ли принимать Курантил в вашем случае или же стоит искать альтернативу.
Каждая женщина должна узнать у гинеколога, по какой причине она принимает Курантил. Поводов бывает несколько:
профилактика или лечение нарушение циркуляции крови в плаценте; гипоксия плода; увеличение числа тромбоцитов, диагностированное по анализу крови ; защита от сезонных заболеваний ( ОРВИ, ОРЗ, гриппа ); повышенная свёртываемость крови; недостаточная циркуляция крови в капиллярах; артериальная гипертензия (повышенное давление); предотвращение тромбозов при варикозной болезни.Для оправданного использования этого препарата должна быть информация, доказывающая развитие одного из заболеваний в дальнейшем. Здоровой женщине при нормально протекающей беременности нет смысла пить Курантил.
Какие гормоны нужно сдать при планировании беременности перед зачатием: список анализов для женщин
Планирование беременности для женщины – это так же важно и волнительно, как выпускные экзамены или свадьба. Заботясь о своем здоровье, вы заботитесь о будущем малыше. Для зачатия и вынашивания ребенка важен уровень гормонов. Исследовать и контролировать его необходимо еще до беременности. Какие же гормоны нужно сдать при планировании беременности и в какие дни?

Кому обязательно надо обследоваться
При подготовке к зачатию ряд анализов нужно сдать всем без исключения будущим родителям (подробности читайте в статье). Анализы крови на гормоны при планировании беременности не входят в список обязательных для всех. Когда нужна проверка гормонального фона?
Нарушение менструального цикла. Повышенный уровень мужских гормонов в женском организме. Такой дисбаланс можно заподозрить, если у вас усиленный рост волос на руках, ногах и лице, есть проявление внешних мужских признаков (рост мышечной массы, грубый голос и др.) Лишний вес. Были аборты, выкидыши, замершие беременности. Возраст старше 35 лет.Также гормоны при планировании беременности нужно сдать тем женщинам, которые не сумели забеременеть в течение года без контрацепции. Анализы сдаются за 3-6 месяцев до предполагаемого зачатия. Обычно это кровь из вены. Исследование проводится утром натощак. За день нужно воздержаться от половых контактов, исключить из рациона жареные, острые и жирные продукты. Также необходимо воздержаться от занятий спортом и избегать стрессовых ситуаций. Курить перед сдачей анализов не рекомендуется. Важно отказаться от приема гормональных препаратов, которые искажают результат.
Преждевременная отслойка нормально расположенной плаценты
Плацента – это уникальный многофункциональный орган, который формируется с 15 – 16 недели беременности, представляет собой круглый плоский диск, одной стороной (материнской), обращенный к стенке матки и связанный с ней кровеносными сосудами, а другой (плодовой) через пуповину связывается с плодом.
В норме плацента расположена в дне матки, по ее передней или задней стенке, а ее нижний край должен находиться в 7 см от внутреннего зева и выше.
В норме отслойка плаценты происходит в третьем (последовом) периоде родов, характеризуется полным отделением плаценты и осуществляется двумя способами:
- центральная отслойка (отделение плаценты от маточной поверхности начинается с центра, в месте отслойки образуется ретрохориальная гематома, которая нарастает и приводит к постепенному полному отделению плаценты, в этом случае плацента рождается плодной поверхностью, а затем изливается кровь)
- краевая отслойка (отделение плаценты начинается с краев, по мере отделения подтекает кровь, плацента рождается материнской поверхностью наружу).
Преждевременная отслойка нормально расположенной плаценты (ПОНРП) – отслойка (отделение от стенки матки) плаценты до рождения плода, то есть во время беременности, в первом или втором периоде родов.
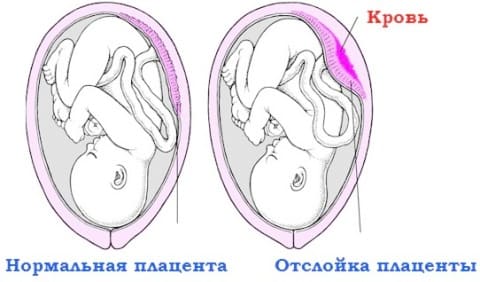
Преждевременная отслойка плаценты – это грозное осложнение беременности, относящееся к ургентным (неотложным) состояниям и требует немедленного врачебного осмотра, наблюдения и выработки тактики лечения.
Развивается преждевременная отслойка нормально расположенной плаценты, как правило, в сроке более 22 недель. Частота встречаемости ПОНРП составляет по разным данным от 0.3% до 1.5% среди общего количества беременных.
В 30% случаев ПОНРП сопровождается массивным кровотечением, осложняющимся геморрагическим шоком и ДВС-синдромом (диссеминированное внутрисосудистое свертывание – состояние, при котором система свертывания – противосвертывания крови полностью выходит из-под контроля).
Материнская смертность при отслойке плаценты по разным данным составляет от 1.6% до 15.6%.
Анализ на генетику при планировании беременности: что, когда, зачем
Пара, планирующая зачатие ребенка, может существенно снизить риск рождения малыша с патологиями. Для этого нужно заранее, еще до беременности, пройти полное медицинское обследование с целью выявить наличие проблем со здоровьем у каждого из будущих родителей. Иногда дело не обходится сдачей анализов и посещением специалистов из стандартного списка. Анализ на генетику при планировании беременности назначается редко, но если гинеколог посчитал, что он необходим, сдать его нужно обязательно!
Кто попадает в группу риска
Ребенок с генетической патологией может появиться даже у совершенно здоровых родителей. Однако если мама или папа имеют предрасположенность к зачатию такого малыша, ее почти со стопроцентной вероятностью можно выявить с помощью набора генетических исследований.

Если есть хотя бы подозрение, что один из этих угрожающих факторов присутствует в жизни планирующей зачатие пары, нужно обязательно сдать анализына генетику.

