Сепсис
Опубликовано: 18.02.2018Общие сведения о заболевании

Заражение крови (сепсис) – это острое или хроническое заболевание, которое возникает вследствие проникновения в организм бактериальной, вирусной или грибковой флоры. Многие люди считают, что сепсис крови развивается после нагноения тяжелых ран, однако, в реальности существует множество других «ворот», через которые инфекция может проникнуть в кровеносную систему, причем очень часто получается, что истинные причины болезни выяснить так и не удается.
Главная опасность сепсиса заключается в том, что оно может протекать очень быстро, иногда молниеносно. На практике, сепсис, лечение которого было начато слишком поздно, нередко приводит к смерти человека уже через несколько часов после появления первых симптомов. Разумеется, подобные последствия вызывают огромное беспокойство в научной среде, и именно поэтому сотни исследователей из разных стран мира работают над поиском новых методов, которые бы позволили вовремя выявить сепсис у детей и взрослых, и свели бы к минимуму развитие серьезных осложнений.
Этиология заболевания
В качестве возбудителей сепсиса выступают самые разные микроорганизмы: стафилококки, менингококки, пневмококки, кишечная палочка, микобактерия туберкулеза, клебсиелла, грибы типа Candida, вирусы герпетиморфной группы. Стоит отметить, что развитие сепсиса связано не столько с свойствами самих возбудителей, сколько с состоянием организма человека и его иммунитета. Снижение эффективности защитных барьеров приводит к тому, что наши охранные системы уже не могут вовремя локализовать вредных возбудителей и тем более предотвратить их проникновение внутрь различных органов.
☕️ Cильный сухой кашель у ребенка без температуры: ☝️ чем лечить – народные средства, медицинские препараты, ☝️виды кашля.
Кашель без температуры у детей имеет инфекционную и неинфекционную природу. Родителям необходимо знать причину его появления, чтобы вылечить малыша. Кашель может являться симптомом опасных заболеваний, поэтому малышка необходимо показать врачу.
Мокрый кашель при простуде
Причины возникновения кашля при отсутствии температуры у ребенка
Частая причина его появления – острые респираторные инфекции, сопровождающиеся насморком, головной болью, слабостью. Кашель может являться спутником опасных заболеваний и инфекций дыхательных путей: бронхитов, фаригнитов, трахеитов. Ребенок в этом случае кашляет с обильным выделением мокроты.
К другим причинам появления кашля у малышей относятся:
Острые лор-инфекции. Причина кашля заключается в попадании слизи из носа на заднюю стенку глотки. Приступы случаются в вечернее и ночное время. Туберкулез. В начале заболевания кашель может отсутствовать вовсе. На более поздних стадиях становится продуктивным с обильным выделением мокроты, длится месяц и более. Аллергическая реакция в сочетании с инфекцией. Наиболее опасное проявление – бронхиальная астма. Последствия коклюша. У малыша наблюдается приступообразный кашель в ночное время. В процессе приступа его может начать рвать. Глисты. Покашливание проявляется в моменты активности гельминтов. Температура тела у ребенка не повышается. Контакт с химическими веществами. Летучие вещества попадают в носоглотку, оказывают раздражающее действие, вызывают частые приступы кашель. Наличие инородного тела в носоглотке или дыхательных путях. Кашель является реакцией на раздражение. Низкая влажность. Комнату, где находится ребенок, следует проветривать как можно чаще. Сухой воздух приводит к тому, что у малыша пересыхают слизитые. Кашель в этом случае является рефлекторным. Болезни желудочно-кишечного тракта. Ребенок кашляет по причине попадания остатков пищи в дыхательные пути. Задымленность, загазованность помещения.?Редкой причиной появления кашля является патология среднего уха (наличие воспалительного процесса) и серные пробки. В данной ситуации кашель имеет психогенную природу.
Консультация педиатра обязательна
Что Вы знаете о биохимическом анализе крови
Что такое биохимический анализ крови?
Биохимический анализ крови (биохимия) – на данный момент один из самых универсальных методов лабораторной диагностики, так как он позволяет оценить состояние всех систем организма человека. Вы можете сдать этот анализ и получить результат за один – два рабочих дня. При помощи этого метода врачи оценивают, нормально ли функционируют печень, почки, поджелудочная железа и другие внутренние органы, выявляют активный воспалительный и ревматический процессы, а также нарушение водно-солевого обмена и дисбаланс микроэлементов. Биохимический анализ крови имеет большое значение для постановки диагноза, назначения и корректировки лечения, а также определения стадии заболевания.
Показания к биохимическому анализу крови
Чаще всего биохимический анализ крови назначается в ходе комплексного обследования организма. Даже если у пациента нет явных проявлений болезни, биохимический анализ поможет установить, какой из органов не справляется со своей задачей и работает не так, как следовало бы. Любое изменение в биохимическом составе крови свидетельствует о неблагополучной ситуации и необходимости срочного вмешательства. Врачи практически всех специальностей используют результаты биохимического анализа крови в своей практике. Назовем самые распространенные области: гастроэнтерология, урология, кардиология, гинекология и многие другие. Биохимический анализ крови – это комплекс тестов, каждый из которых назначается пациенту в зависимости от жалоб и клинической картины. Врач может назначить Вам стандартную панель тестов или всего 1–2 анализа. Если у Вас возникла потребность сдать кровь на биохимию, но Вы не знаете, какие показатели нужны именно Вам, обратитесь за помощью к врачу.
Саркоидоз легких

Не только легкие, но и многие органы поражаются при саркоидозе. Чаще всего это лимфатические, внутригрудные, трахеобронхиальные, бронхопульмональные узлы, селезенка и печень. Не исключено поражение органов зрения, костей, суставов, нервной системы, сердца, околоушных слюнных желез, кожи. Однако саркоидоз легких может протекать длительное время без клинических проявлений. Также он не передается от больного к больному и не является инфекционным.
Этиология на сегодня неизвестна. Люди любой возрастной категории подвержены заболеванию, однако саркоидоз легких у детей встречается довольно редко. Известно лишь, что саркоидоз легких имеет расовые и географические особенности. Например, на 100 000 афроамериканцев 36–64 человека, у которых саркоидоз, в США на 100 000 светлокожего населения 10–14 случаев. В европейских странах на 100 000 человек 40 заболевших, однако, гораздо выше заболеваемость в странах Северной Европы.
При саркоидозе на бронхиальных стенках и в легких формируются гранулемы двух типов:
• Первый тип – склерозирующиеся или штампованные. Гранулемы небольших размеров, имеющие границу от окружающих тканей, а также клетки соединительной ткани – фибробласты окружают гранулемы;
• Второй тип – крупные гранулемы, не имеющие четких границ.
Довольно часто саркоидные гранулемы путают с туберкулезными. Для точного определения диагноза необходимо провести лабораторное исследование ткани.
В зависимости от локализации, заболевание подразделяется на саркоидоз внутригрудных желез и легких, лимфатических узлов, дыхательной системы с поражением других органов и саркоидоз генерализованной формы.
По течению заболевание подразделяется на:
— Фазу регрессии (обратное развитие, затихание процесса). Сопровождается обратное развитие рассасыванием, уплотнением и довольно редко кальцинацией сформированных саркоидных гранулем в лимфатических узлах и легочной ткани;
— Фазу стабилизации;
— Фазу обострения или активную фазу.
Непосредственно от того, с какой скоростью нарастают изменения, саркоидоз легких подразделяется:
— Хронический саркоидоз;
— Замедленный саркоидоз;
— Прогрессирующий саркоидоз;
— Абортивный саркоидоз.
Диаскинтест: что это за тест, противопоказания, оценка результатов
Ведущая роль в снижении распространения туберкулеза отводится специфической диагностике, но к пробе Мантупредъявляются объективные нарекания. Поводом к ним служат многочисленные ложноположительные реакции. Новеллой диагностики стал Диаскинтест – более современный аналог пробы Манту. Но чтобы разобраться в его особенностях, нужно выяснить, что такое Диаскинтест.

Прививка или проба?
Суть препарата заключена в его названии. Диаскинтест (ДСТ) – тест, а не прививка. Он отражает рефлекс организма на деятельность палочек туберкулеза и позволяет предотвратить развитие тяжелого заболевания. Это ответ иммунной системы на проникновение в организм белковых аллергенов, который заявляет, насколько она «знакома» с этими антигенами. Положительная реакция свидетельствует: «знаком» – инфицирован либо болен.
С 2015 года препарат используют при выявлении туберкулеза у детей 8-17 лет. У детей до семи лет включительно массовая диагностика заболевания остается прежней. Манту и Диаскинтест схожи по своему действию, но положительная реакция ДСТ – непререкаемое показание для начала противотуберкулезной химиотерапии.
Правила поведения после укола
Алгоритм применения Диаскинтеста и Манту один и тот же. У детей ДСТ делают только через 30 дней после ранее проведенной вакцинации, при этом ребенок должен быть абсолютно здоров.
Опытным путем определены правила, которых следует придерживаться до оценки теста:
Не стоит принимать водные процедуры, несмотря на то, что место инъекции мочить разрешается; Не рекомендуется чесать, тереть «пуговку», распаривать ее, чем-либо мазать «для заживления», заклеивать лейкопластырем или заматывать бинтами; Следует отложить спортивные тренировки – пот может исказить течение реакции, поменяв минус на плюс; Стоит воздержаться от солнечных ванн и прогулок при сильном морозе.Пульмонология
Пульмонология - самостоятельная клиническая дисциплина, изучающая вопросы функционирования нижних отделов дыхательной системы: трахеобронхиального дерева и связанных с ними органов грудной полости (легких, плевры) и средостения. Профильным специалистом в области пульмонологии, осуществляющим лечебные, консультационные и диагностические мероприятия, является врач-пульмонолог. Синонимами пульмонологии являются понятия «респираторная» или «грудная медицина».
Внутри пульмонологии выделяются отдельные направления – фтизиатрия, изучающая туберкулез легких, и торакальная хирургия, занимающаяся вопросами хирургической патологии органов дыхания, грудной клетки и средостения. С помощью междисциплинарных связей пульмонология взаимодействует с аллергологией, кардиологией, онкологией, травматологией, отоларингологией, интенсивной терапией и реаниматологией, трансплантологией и др.
Сферой научных и практических интересов пульмонологии являются неспецифические заболеваниях легких (пневмонии, трахеиты , бронхиты, бронхоэктатическая болезнь и др.), аллергозы (бронхиальная астма), деструктивные изменения (абсцессы, гангрена легкого ), заболевания плевральной полости (пневмоторакс, гидроторакс), травмы грудной клетки, опухолевые поражения легких, бронхов, плевры, средостения, неотложные состояния, сопровождающиеся дыхательной недостаточностью, системные заболевания с диссеминацией в легочной ткани (саркоидоз, фиброзирующий альвеолит, муковисцидоз), пороки развития трахеобронхиального дерева и др.
Красная волчанка: первые симптомы и причины возникновения
Красная волчанка (эритематоз) – хроническое заболевание, при котором иммунная система человека атакует клетки соединительной ткани как враждебные. Встречается эта патология в 0,25-1% случаев всех дерматологических болезней. Точная этиология болезни науке пока не известна. Многие специалисты склонны предполагать, что причина кроется в генетических нарушениях иммунитета.
Виды заболевания
Болезнь красная волчанка – сложное заболевание, которое не всегда удается вовремя диагностировать. Выделяют две его формы: дискоидная (хроническая) и системная красная волчанка (СКВ). Заболевают по статистике в основном женщины 20–45-летнего возраста.
Системная красная волчанка
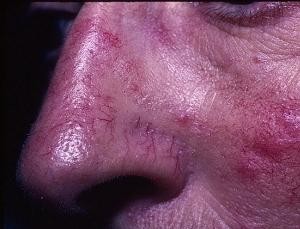
При системной красной волчанке слизистая оболочка претерпевает изменения у 60% заболевших. На деснах, щеках, небе заметна гиперемия и отек тканей. Отечные пятна могут иметь пузырьки, которые переходят в эрозии. На них возникает налет из гнойно-кровянистого содержимого. Кожные изменения являются самыми ранними симптомами СКВ. Обычно местами поражений выступают шея, конечности, лицо.
Для системной красной волчанки характерно прогрессирование проявлений, а также постепенное привлечение к воспалительному процессу других органов и тканей.
Дискоидная (хроническая) красная волчанка
Она представляет собой относительно доброкачественную форму. Начало ее в большинстве случаев характеризуется эритемой на лице (нос, щеки, лоб), голове, раковинах ушей, красной кайме губ и других зонах тела. Воспаление красной губной каймы может развиваться отдельно. А сама ротовая оболочка при этом воспаляется в исключительных случаях.
Различают стадии заболевания:
эритематозная; гиперкератозно-инфильтративная; атрофическая.Дискоидная красная волчанка протекает долгие годы, обостряется летом. Пораженная красная кайма губ вызывает жжение, которое может усиливаться во время еды или разговора.
Как лечить ветрянку у детей написано в этой статьемного полезной информации.
Менингит: симптомы, признаки, лечение у детей, взрослых

Менингит – это воспалительный процесс в мягкой и паутинной оболочках головного и спинного мозга. Это тяжелое инфекционное заболевание, вызывается различными возбудителями.
Несмотря на большой арсенал антибактериальных средств, менингит остается одной из самых страшных инфекций, при установлении такого диагноза необходима немедленная госпитализация больного, так как последствия несвоевременного лечения менингита могут быть самыми плачевными, также высок процент смертельных исходов.
Какие бывают менингиты
Менингиты классифицируются:
По вызвавшему их возбудителю: бактериальные, вирусные, грибковые, риккетсиозные, протозойные. По характеру воспаления: серозные, гнойные, смешанные. По тяжести течения: легкие, среднетяжелые, тяжелые. По скорости развития: молниеносные, острые, подострые, хронические. По распространенности процесса: диффузные, ограниченные. По источнику проникновения инфекции: первичные, когда менингит развивается без явного первичного источника инфекции; вторичные, когда инфекция проникает из выявленного другого очага (в основном – гнойного).Как развивается менингит

Кожные заболевания у людей, фото и описание кожных заболеваний
Кожные заболевания — комплексная воспалительная реакция кожи с различной локализацией, возникающая как последствие прямого воздействия различных физических и химических раздражителей на кожный покров.

На интенсивность и силу поражения может влиять наследственность, индивидуальные особенности организма, склонность к аллергическим реакциям, реакция на лекарства, инфекционные заболевания.
Иногда появление кожного заболевания может иметь психосоматическую природу: то есть может иметь психогенное происхождение, например, реакция на сильный эмоциональный стресс, конфликт, острые личные переживания. В таком случае лечение специальными средствами сочетается (или вовсе заменяется) психотерапией.
Также существуют «экзогенные» (то есть внешние) причины возникновения кожных заболеваний у людей:
Химическое воздействие на кожу (щелочное, кислотное, солевое, воздействие краски); Воздействие паразитов (вшей, лох, комаров, клопов, клещей); Источники лучей (воздействие рентгена, ультрафиолета, чрезмерное солнечное воздействие); Температурное воздействие (ожоги и охлаждения — резкие температурные перепады); Воздействие патогенных микробов из окружающей среды (споры сибирской язвы, проказа, туберкулез).Основные симптомы:

