Фарингит
Опубликовано: 18.02.2018 
Как и любое хроническое заболевание, фарингит склонен к обострениям при снижении защитных функций организма, стрессовых состояниях, частых переохлаждениях, чрезмерных физических нагрузках, а также при наличии других инфекционных патологий.
Симптомы фарингита
чувство дискомфорта при глотании; жжение, сухость, ощущение першения и присутствия инородного тела, а также чувство неловкости во время глотания слюны; сухой кашельпри фарингите в острой форме; постоянная или периодическая головная боль ; небольшое повышение температуры , слабость; появление гнойного отделяемого на задней стенке глотки; увеличение подчелюстных и затылочных лимфоузлов, болезненность при их надавливании; заложенность и боль в ушах свидетельствуют о распространении инфекции, что может вызвать сильное воспаление и даже потерю слуха.Лечение фарингита
Лечение заболевания направлено на уменьшение его местных симптомов и устранение основной причины, которая поддерживает воспалительный процесс. В первую очередь проводится купирование боли с помощью противовоспалительных, болеутоляющих, антибактериальных и антисептических препаратов.
Хронический эндометрит: симптомы еще, признаки, методы лечения / Mama66.ru
Эндометрит – заболевание, которое провоцируется сложными родами и абортами, выкидышами, различными гинекологическими вмешательствами. До 90% случаев диагностируется у женщин в детородном возрасте. Его распространенность непрерывно растет из-за использования внутриматочной контрацепции, увеличения количества абортов, внутриматочных врачебных манипуляций. Хронический эндометрит чаще всего является результатом не долеченной острой формы заболевания.

Эта патология нередко приводит к бесплодию, выкидышам, неудачным попыткам искусственного оплодотворения, осложненной беременности, родам и послеродовому периоду. В настоящее время эндометрит успешно лечится. Врачами назначается комплексная терапия, включающая использование медикаментозных и народных средств, а также физиопроцедуры.
Что такое хронический эндометрит?
Хронический эндометрит – это воспалительный процесс на слизистой матки. Заболеванию более подвержена травмированная оболочка, поэтому часто к его развитию приводит искусственное и естественное прерывание беременности, интенсивное родовспоможение, диагностические выскабливания маточной полости.
На начальных этапах воспаление выраженное, симптомы нарастают быстро, заболевание может сопровождать бактериальная, вирусная, грибковая, паразитарная или другой вид инфекции. Чаще всего присутствует несколько видов микроорганизмов.
Острая форма переходит в хроническую при несвоевременном начале лечения, а также несоблюдении рекомендаций врача и сниженном иммунитете. Симптомы становятся более сглаженными, но заболевание хуже поддается терапии.
На фоне вялотекущего процесса может возникать обострение, когда симптомы хронического эндометрита схожи с острой формой. Запущенные случаи эндометрита приводят к распространению воспаления на мышечный слой матки и развитию миоэндометрита.
Болезнь Бехтерева

Причины болезни Бехтерева
Доподлинно на сегодняшний день причина развития болезни Бехтерева неизвестна. Однако известно, что данное заболевание наиболее часто развивается у людей, имеющих определенную наследственную предрасположенность и специфические генетические особенности. После многочисленных наблюдений и исследований было доказано, что чаще других болезнью Бехтерева болеют люди, носители гена HLA-B27. Однако это не говорит о том, что люди без наличия этого гена не могут заболеть Болезнью Бехтерева – могут, но с гораздо меньшей долей вероятности.
До сих пор для ученых – ревматологов остается загадкой, почему одни из носителей гена HLA-B27 заболевают, а другие нет. Предполагалось, что немаловажную роль в развитии данного заболевания играют вирусные инфекции, простуды, различные травмы и скрытые инфекции. Действительно, все вышеперечисленные факторы в состоянии как спровоцировать развитие болезни Бехтерева, так и усугубить ее течение. Но только недавно современным ученым стало ясно, что болезнь Бехтерева во многом является психосоматическим заболеванием, возникновение которого может быть спровоцировано особенностями нервной системы и психики пациента, а также затяжным или достаточно сильным стрессом.
После проведения психологического анализа больных анкилозирующим спондилоартритом было выдвинуто небезосновательное предположение, что данное заболевание порождает в одних случаях постоянно сдерживаемый гнев, а в других – отсутствие психологической гибкости в сумме с разочарованием в семейных отношениях, работе или жизни. В таких ситуациях человек остро ощущает невозможность как – либо изменить ситуацию, тяготится ощущением того (даже если этого никто и не делал), что ему как – бы навязали нелюбимую работу, спутника жизни и пр. На данном эмоциональном фоне достаточно ярко расцветает жалость к себе и постоянно подавляемая злость на жизненные обстоятельства
Коды диагнозов по МКБ 10: расшифровка основных значений, описание патологий, специфика классификации
Международная классификация болезней – общепринятая система кодирования медицинских диагнозов, разработанная ВОЗ. Классификация включает в себя 21 раздел, в каждом из которых представлены коды болезней и патологических состояний . В настоящий момент система МКБ 10 применяется в системе здравоохранения, и выполняет функцию нормативного документа.
Группы заболеваний по МКБ 10
Наибольшая часть документа посвящена описанию диагнозов болезней. За счет применения общей классификации в медицинской сфере разных стран ведется общий статистический расчет, отмечается степень смертности и уровень заболеваемости отдельными болезнями.
Заболевания по МКБ 10:
Инфекционные и паразитарные поражения . В классификации обозначаются кодом А00-В99. В группу входят бактериальные заболевания, туберкулез, кишечные инфекции, ИППП. Описанный класс болезней включает гепатит вирусного типа, ВИЧ , поражения организма гельминтами. Патологические образования. В класс С00-D48 включается несколько групп патологий. В их число входят доброкачественные и злокачественные опухоли, новообразования неопределенного характера. Заболевания крови. Под кодом D50-D89 классифицируют болезни, связанные с нарушением состава крови и иммунными расстройствами. В их число входит анемия, вызванная неправильным питанием, апластическая и гемолитическая анемия, заболевания, сопровождающиеся нарушениями свертываемости.
Классификация болезней
Лейкоцитоз

Лейкоциты вырабатываются в костном мозге и являются частью иммунной системы человека, защищая нас от вторжения «врагов» и не допуская размножения патологических клеток.
Общие сведения
Количество лейкоцитов в крови не является постоянной величиной, оно повышается при эмоциональных или физических нагрузках, резких перепадах температуры окружающей среды, приеме белковой пищи, а также при заболеваниях. В случае заболевания лейкоцитоз является патологическим, в то время как увеличение числа лейкоцитов у здорового человека – физиологический лейкоцитоз.
Значительное увеличение (до нескольких сотен тысяч) числа лейкоцитов обычно говорит о тяжелом заболевании крови – лейкозе, а повышение до нескольких десятков тысяч указывает на воспалительный процесс.
Причины лейкоцитоза
К основным причинам лейкоцитоза относятся:
Острая инфекция – это самая распространенная причина лейкоцитоза; Хроническое воспаление. В процессе борьбы лейкоцитов с опасными бактериями, которые проникли в организм, начинается воспалительный процесс. При некоторых условиях этот процесс может принимать хронический характер, в результате чего уровень лейкоцитов повышен постоянно; Повреждение тканей при травмах; Неправильное питание; Чрезмерная реакция со стороны иммунной системы - может развиваться у людей, которые страдают сильной аллергией или аутоиммунными заболеваниями; Нарушения, связанные с повреждением костного мозга, т.к. именно в нем вырабатываются лейкоциты; Стрессы, продолжительное или очень сильное психологическое напряжение; Некоторые лекарственные препараты.Самые распространенные причины лейкоцитоза у детей:
Инфекционные заболевания; Неправильное питание; Чрезмерные физические нагрузки; Стрессы.Кроме того, нельзя забывать о том, что хоть и редко, но причиной лейкоцитоза у детей может быть острый лейкоз.
Бронхоэктазы

Отличительные особенности бронхоэктазов: бронхи субсегментарного уровня расширяются, цилиндрические и ампулярные расширения наполняет бронхиальный секрет, способный к легкому инфицированию, что в последствие вызывает гнойный хронический воспалительный процесс. В случае закупоривания просвета бронхов развивается отек его стенки и наблюдается вторичное образование дополнительных кровеносных сосудов, обуславливающее частое сопутствующее кровохаркание (провоцируется приступом кашля). В случае дальнейшего развития бронхоэктазов наблюдается вовлечение в патологический процесс всей легочной ткани
Бронхоэктазы — причины
Основной причиной развития бронхоэктатической болезни являются следующие перенесенные респираторные заболевания: муковисцидоз, туберкулез , пневмонии, коклюш , корь , бронхит и пр. Особенно пагубными являются респираторные инфекции, которые были перенесены в раннем детстве, в период формирования дыхательной системы.
Следующей группой причин, способных вызвать данную патологию называют закупорку бронхов травматической, туберкулезной и опухолевой природы. В некоторых случаях развитие бронхоэктазов может быть спровоцировано такими заболеваниями соединительной ткани как синдром Шегренаи ревматоидный артрит.
Иногда отмечаются врожденные бронхоэктазы, развивающиеся во внутриутробном периоде при нарушениях развития бронхолегочной системы. Были зафиксированы случаи, когда сразу у нескольких членов одной семьи наблюдались бронхоэктазы.
В последние годы возникновению постнатально развивающихся бронхоэктазов особое значение придают фактору «врожденной слабости» бронхиальной стенки. Это подтверждается тем, что у людей с данной врожденной аномалией пневмонии зачастую осложняются ателектазами с последующим развитием бронхоэктазов
Рак легких 3 стадии: прогноз, сколько живут, лечение, симптомы
Сегодня такое заболевание, как рак легких, увы, не редкость. Конечно, многое зависит от того, на какой стадии находится рак: наиболее благоприятны прогнозы, если болезнь была обнаружена на 1 или 2 стадии течения. Однако порой ситуация усугубляется, и рак переходит в опасную третью стадию. Людям, столкнувшимся с подобной проблемой, прежде всего хочется знать: сколько живут в таких случаях и каков общий прогноз.
Симптомы

На фото — степени рака легких и вид опухоли при этом.
Для начала необходимо описать проявления болезни. Если человек будет знать, на какие признаки следует обратить внимание, то вероятность прийти к специалисту своевременно будет куда выше. Итак, для такой болезни, как рак легких третьей степени, характерны следующие признаки:
Боли в грудной клетке. На этой стадии болезненные ощущения достаточно сильны. Сильный кашель. Часто при кашле отхаркивается мокрота с примесями крови. Учащенное сердцебиение, одышка, дискомфорт при дыхании, голос становится глухим, осипшим. На 3 стадии метастазы проникают в другие органы, потому пациент может чувствовать боль в сердце и т. д. Особенно характерны боли в сердце в тех случаях, когда присутствует поражение левого легкого.Описанные выше симптомы люди часто принимают за проявления других заболеваний: бронхита, туберкулеза, болезней сердца и сосудов. Однако в любом случае на подобные признаки следует незамедлительно обратить внимание и посетить специалиста. Ведь при развитии до четвертой стадии заболевания опухоль переходит на второе легкое (с левого на правое и наоборот), метастазы все глубже проникают в ткани – словом, начинаются необратимые процессы.
Плеврит. Симптомы и причины плеврита. Лечение плеврита
О плеврите

Плеврит не выступает как самостоятельное заболевание, а является патологическим состоянием , которое осложняет протекание процессов в лёгких (значительно реже в области грудной стенки, средостении, диафрагмы и поддиафрагмального пространства). Плеврит может указывать на проявление общих болезней, в том числе и таких, которые протекают без отчётливых пора¬жений тканей, соприкасающихся с плеврой.
Не смотря на вторичность ряда реактивных и воспалительных процессов в области плевры, первые отличаются своеобразными клиническими проявлениями, часто по ним можно определить особенность течения и стадию основного заболевания, что поможет при¬нять необходимые лечебные меры. Всё это способствует отдельному рассмотрению плеврита среди иных заболеваний системы органов дыхания.
Симптомы плеврита
Основным симптомом плеврита являются боли в боку, которые усиливаются при вдохах и кашле . Боли могут стихать в положении на поражённом боку. Отмечается ограничение дыхательной подвижности надлежащей половины грудной клетки. При перкуторных звуках могут прослушиваться ослаблённые дыхания в результате щажения пациентом поражённой стороны, шум трения плевры. Температура тела может ненамного подниматься, не исключён озноб с появлением ночного пота, возможно слабость.
Очень нелегко провести диагностику диафрагмального сухого плеврита. Для него характерными являются следующие симптомы:
Боли в грудии грудной клетке (подреберье), а также в области нижних рёбер; Икота; Боли в животе; Метеоризм; Напряжение брюшных мышц; Боли при глотании.Для распознавания диафрагмального плеврита поможет рентгенологическое исследование, которое поможет выявить наличие косвенных симптомов функционального нарушения диафрагмы, например: её высокое стояние и ограниченная подвижность на больной стороне.
Побочные после прививки от столбняка реакции
Многие родители не спешат делать своим детям прививки, боясь получить негативные последствия. Но перед тем как отказываться от них, следует сначала разобраться, что представляет собой столбняк, какие существуют прививки против столбняка, в каких случаях их можно делать, а в каких нет, а также узнать о возможных побочных явлениях.
Содержание:
Что представляет собой столбняк
Столбняк относится к числу инфекционных заболеваний, возбудителем которого является бактерия Clostridium tetani, она поражает не только людей, но и животных. Бактерия находится повсеместно: и в почве, и в фекалиях животных и человека.
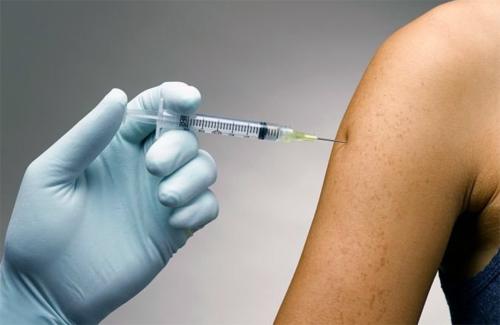
Заболевание очень серьезное. В европейских странах уровень смертности больных столбняком составляет 25%, а в неразвитых - 80%. У людей после болезни отсутствует иммунитет. Характерными признаками являются "сардоническая улыбка", то есть спазм мышц лица, при котором рот растянут, а уголки губ опущены, и специфическая поза "опистотонус", при которой спина дугообразно выгнута из-за спазма мышц спины. Очень сильный тонус мышц приводит к переломам костей и отрывам мышц от них. Человек страдает судорогами, которые могут быть временными или постоянными. Они возникают от самых незначительных раздражителей. Судороги охватывают все мышцы тела: двигательные, дыхательные, глотательные и рефлекторные.
Против столбняка есть только одно средство - это прививка.
Прививки от столбняка: АКДС, АДС, АДС - М, АС, АД - М и другие.
Противопоказания к прививке
Существуют определенные ситуации, при которых проведение вакцинации от столбняка противопоказано, а именно:
инфекционные заболевания в острой форме, а также хронические заболевания в период обострения; индивидуальная непереносимость компонентов противостолбнячной вакцины; многофакторная аллергия; беременность – в этом случае исключение может составлять только принятие экстренных мер, однако, как правило, вводят иммуноглобулин.В каждом конкретном случае окончательное решение о введении противостолбнячной вакцины принимает врач. Если специалист назначает по жизненным показаниям вакцинацию тем людям, у которых имеются противопоказания, то прививку от столбняка следует вводить отдельно, а не в комплексе с иными прививками.
Карбункул: фото, причины, симптомы, лечение, профилактика
Карбункул – гнойное образование, доставляющее немало страданий пациенту. Острое воспаление развивается вокруг нескольких сальных желёз и волосяных луковиц в эпидермисе и подкожной клетчатке.
Образование быстро увеличивается в размерах. Иногда гнойник достигает 5–10 см в диаметре. Множественные карбункулы – настоящее бедствие. Лечение гнойно-некротического процесса требует постоянного наблюдения у опытного дерматолога.
Причины возникновения
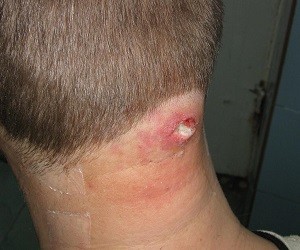
Провоцирующие факторы:
плохая гигиена тела; длительное хождение в несвежем белье; постоянный контакт с машинными маслами, мазутом, другими нефтепродуктами; производственная пыль различного происхождения; дефицит витаминов и минералов; ранки, расчёсы, повреждение кожи после выдавливания прыщиков; нарушение обменных процессов при сахарном диабете; повышенная влажность воздуха в сочетании с высокой температурой; антисанитария в быту и на работе; болезни, истощающие организм, переутомление, стрессы.Возьмите на заметку:
тяжёлые последствия вызывает одновременное воздействие нескольких вредных факторов – пот + жара + трение одеждой + запылённость (контакт с нефтепродуктами) + плохая гигиена кожи; к сожалению, такой «адский коктейль» – не из области фантастики. Гнойники, прыщи, нарывы, воспаление эпидермиса и более глубоких тканей часто преследуют работников вредных производств.Обратите внимание! Гнойно-некротические процессы нередко развиваются на фоне сниженного иммунитета.
Тромбоцитоз

Тромбоцитоз крови является провоцирующим фактором при образовании тромбов. В определенных случаях тромбоцитоз может приводить к кровотечениям вследствие дефектов тромбоцитов и по причине нарушенной микроциркуляции крови. Терапия тромбоцитоза заключается в профилактике тромбозов и лечении основного заболевания, которое вызывает повышение уровня тромбоцитов.
Тромбоцитоз причины
Выяснение вида тромбоцитоза считается крайне важным, потому как клональный тромбоцитоз крови зачастую сопровождается образованием осложнений тромботического характера и требует тщательного терапевтического обследования.
При других миелопролиферативных патологиях (истинная полицитемия, хроническая лейкемия , эссенциальная тромбоцитемия и т.п.), тромбоцитоз выступает в качестве главного осложнения, что оказывает влияние на характер основного заболевания и приводит к осложнениям с образованием тромбов.
Тромбоцитоз бывает нескольких видов: клональный тромбоцитоз, первичный тромбоцитоз, вторичный тромбоцитоз. По своей сути клональный и первичный тромбоцитозы имеют похожую схему развития.
При клональном тромбоцитозе причиной развития выступает сам дефект стволовых гемопоэтических клеток. Эти стволовые клетки имеют опухолевый характер в случае миелопролиферативных состояний с хроническим течением. Они также имеют высокую чувствительность к тромбопоэтину и не имеют особой зависимости от стимуляции экзокринной системы. Продуцирование тромбоцитов в таком случае является процессом неконтролируемым, при том, сами тромбоциты функционально дефектны, вследствие чего, нарушается взаимодействие их с другими субстанциями и клетками, стимулирующими тромбообразование.

